TER rehabilitacion cardiaca 98
Anuncio

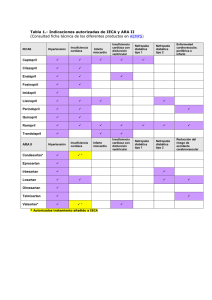
TERAPÉUTICA Rehabilitación cardíaca potsinfarto agudo de miocardio M. Wilke Delgadoa y A. Wilke Trinxantb a b Cardiólogo. Director de la Associació Catalana d’Ajuda a la Cardiologia. (ACARD). Barcelona. Miembro del Grupo de Enfermedades del Corazón de la Sociedad Catalana de Medicina Familiar y Comunitaria. Badalona. Barcelona. Y a en el año 1957 Hellerstein y Ford1 hablaron de rehabilitación en los pacientes cardíacos en términos que aún conservan su actualidad, al referirse a la movilización de los enfermos coronarios, al acortar al máximo el período de reposo y la convalecencia y ocupándose, además, de los problemas emocionales de los mismos y la reincorporación laboral. La definición de la OMS, en 19642, considera la rehabilitación cardíaca de una forma más integral, como el conjunto de métodos cuyo objetivo es devolver a los enfermos el máximo de posibilidades físicas y mentales, permitiéndoles recuperar una vida normal desde el punto de vista social, familiar y profesional. En esta definición se incluye algo más que la actividad física, ya que introduce la calidad de vida y la readaptación a una situación familiar, social y profesional al menos igual a la que tenían antes del episodio cardíaco. Esta readaptación debe basarse en: a) un mejor conocimiento de la enfermedad; b) una movilización precoz para evitar el deterioro físico y las complicaciones del reposo prolongado; c) un entrenamiento físico correcto; d) el equilibrio psicológico adecuado, y e) la prevención secundaria de los factores de riesgo. Todos estos patrones se consiguen mediante una movilización precoz durante la estancia hospitalaria con ejercicios de bajo gasto energético (fase I); rehabilitación física (fases II y III) que será diferente según el riesgo de cada paciente y que viene determinada por el tipo de cardiopatía, sus complicaciones y el resultado de las pruebas complementarias: ECG convencional, eco-Doppler y especialmente la prueba de esfuerzo; la intervención social y laboral, facilitando su reincorporación al trabajo, la familia y el medio que le rodea y, por último, la prevención secundaria a largo plazo, que constituye un punto básico en la rehabilitación moderna. INDICACIONES DE LA REHABILITACIÓN EN LA CARDIOPATÍA ISQUÉMICA – Tras infarto agudo de miocardio (IAM). – Tras angioplastia. – Tras bypass. – Angina de esfuerzo estable. 2. Relativas: – Angina inestable. – Enfermedades descompensadas: • Insuficiencia cardíaca. • Enfermedades metabólicas (diabetes, etc.). • Hipertensión arterial (HTA) grave. – Enfermedades en fase aguda: • Embolismo pulmonar. • Miocarditis y pericarditis. • Tromboflebitis. • Infecciones. – Síndrome varicoso grave. – Arritmias: • Extrasistolia ventricular que aumenta significativamente con el ejercicio. • Taquicardia ventricular. • Taquiarritmias supraventriculares no controladas. • Bloqueos AV de segundo y tercer grado. EJERCICIO FÍSICO EN LOS PROGRAMAS DE REHABILITACIÓN CARDÍACA La práctica de ejercicio físico es fundamental en los programas de rehabilitación cardíaca (RC), sus beneficios se manifiestan tanto física (incremento de la capacidad física, alivio de la sintomatología, posibilidad de recuperar una vida activa y autónoma) como psicológicamente (mejoría del estado de ánimo y autoconfianza), contribuyendo de forma categórica a mejorar la calidad de vida; por otro lado, ayuda al control de los factores de riesgo (dislipemia, intolerancia a la glucosa, HTA, sedentarismo, abandono del tabaco, etc.). La prescripción de ejercicio ha de ser individualizada, de forma que se consiga el máximo beneficio con el mínimo riesgo. Los programas de entrenamiento mejoran la capacidad física tanto en varones como en mujeres y este efecto se produce en todas las edades, sea cual sea la capacidad física basal, incluso se ha demostrado que el incremento relativo es tanto mayor cuanto menor era el nivel inicial, o sea, será mayor en personas con peor capacidad física3. VENTAJAS DEL EJERCICIO FÍSICO CONTRAINDICACIONES EN LA CARDIOPATÍA ISQUÉMICA Mejoría de la sintomatología 1. Absolutas: – Aneurisma disecante de aorta. – Estenosis aórtica grave. En especial la sintomatología anginosa, ya que reduce la frecuencia cardíaca ante el mismo esfuerzo, lo que implica un menor consumo de oxígeno miocárdico, con lo cual aumenta el umbral de angina. Determinadas actividades que exigen un trabajo cardíaco ca- TERAPÉUTICA Rehabilitación cardíaca postinfarto agudo de miocardio M. Wilke Delgado y A. Wilke Trinxant TABLA I Clasificación del riesgo Riesgo Características clínicas Resultados de las pruebas Capacidad física Bajo Edad < 50 años Killip I Sin infarto previo Asintomático Edad > 50 años Killip I o II Sin infarto previo Sintomatología leve Killip II-III Infarto previo Sintomatología a baja carga Sin signos de isquemia FE > 50% Respuesta normal de la PA con el ejercicio No arritmias Isquemia ligera con carga > 5 METS FE entre el 35 y el 50% Elevación ligera de la PA con el esfuerzo Arritmias de bajo grado Isquemia grave (a baja carga, extensa y/o persistente) FE < 35% ≥7m Moderado Alto >5m <5m Respuesta hipotensiva al esfuerzo Arritmias malignas Prueba de esfuerzo máxima: se suspende cuando se alcanza una frecuencia cardíaca máxima teórica que según la fórmula de Astrand equivale a 200-edad; Prueba de esfuerzo submáxima: se suspende cuando se alcanza aproximadamente el 85% de la frecuencia cardíaca máxima; Prueba de esfuerzo síntoma limitante: se suspende cuando aparecen síntomas (angina, disnea, agotamiento físico, etc.) o signos (alteraciones del ECG, comportamiento anormal de la PA, frecuencia cardíaca o signos de bajo gasto) que aconsejan la suspensión. paz de provocar una situación de angina pueden realizarse sin problema después de un entrenamiento, ya que exigen un trabajo cardíaco menor que no lleva a la situación de isquemia. Efecto sobre la muerte súbita La disminución del tono simpático y el aumento del tono parasimpático que el ejercicio físico comporta puede disminuir el riesgo de arritmias malignas; en perros, se ha demostrado que el ejercicio físico intenso previene la presentación de muerte súbita durante los episodios de isquemia miocárdica aguda4. Control de factores de riesgo ción precisa sobre la función ventricular, así como valorar casos dudosos de isquemia miocárdica. La prueba de esfuerzo es fundamental dentro del proceso global de la rehabilitación: permite llevar de forma no invasiva un seguimiento correcto, ayuda a la clasificación del riesgo y aporta datos absolutamente necesarios para la prescripción del ejercicio físico y el cálculo de la frecuencia cardíaca de entrenamiento. Se puede realizar en cinta rodante siguiendo el protocolo de Bruce, que es el más utilizado en nuestro país, o en bicicleta ergométrica. Se realiza tras 10 a 20 días después del episodio agudo en un IAM no complicado, al igual que tras angioplastia; tras cirugía se recomienda esperar de 4 a 6 semanas para permitir la mejor recuperación del paciente: anemia, cicatriz torácica, safenectomía, etc. Se realiza una prueba submáxima o mejor limitada por síntomas. El ejercicio físico habitual mejora el perfil lipídico, produciendo un aumento significativo del cHDL y disminuye los valores de triglicéridos; igualmente, mejora el control de la HTA, especialmente en hipertensos leves, y es un factor de apoyo para el abandono del tabaco; igualmente, su efecto es favorable tanto en la diabetes mellitus tipos 1 y 2, como en la hiperinsulinemia y la intolerancia a la glucosa. TIPOS DE EJERCICIO EN REHABILITACIÓN CARDÍACA Efectos psicológicos y sociales Existen dos tipos de ejercicio: Se ha evidenciado una mejoría de los índices que miden los niveles de ansiedad y depresión5, así como una superación del accidente agudo, una mayor capacidad física y una posibilidad de mejoría en la actividad sexual y en las actividades a tiempo libre, lo que comporta una mejor calidad de vida. CLASIFICACIÓN DE LOS PACIENTES SEGÚN EL NIVEL DE RIESGO (tabla 1) Valor de la prueba de esfuerzo La correcta planificación de un programa de rehabilitación física implica una adecuada clasificación del perfil de riesgo de cada paciente en relación con el ejercicio físico a desarrollar; esta clasificación se basará en: 1. Antecedentes personales: angina o infarto previo, HTA y otros factores de riesgo. 2. Características del episodio agudo, complicaciones, localización del infarto de miocardio, clase Killip (Killip I, sin estertores; Killip II, estertores en la base; Killip III, edema agudo de pulmón; Killip IV, shock cardiogénico), extensión, etc. 3. Resultado de la prueba de esfuerzo. En general, realizada antes del alta hospitalaria en el infarto agudo o la angina inestable. 4. Otras exploraciones complementarias: ecocardiografía, técnicas isotópicas, cateterismo cardíaco, Holter, que darán informa- 1. Dinámico, aerobio, isotónico o de endurecimiento. 2. Ejercicio de resistencia o isométrico. Muchas actividades tienen componentes mixtos de ambos. El ejercicio isotónico utiliza amplios grupos musculares con contracciones rítmicas que provocan movimiento; tienen como respuesta hemodinámica un aumento de la frecuencia cardíaca y la PA sistólica sin aumento de la diastólica y producen un aumento significativo del gasto cardíaco; ejemplos de este tipo de ejercicio son: andar, correr, bicicleta, nadar, patinar y otros. Los ejercicios isométricos consisten en contracciones musculares sin movimiento, como levantar peso, empujar un objeto pesado o echar un pulso; producen un aumento importante de la PA sistólica y diastólica y un menor incremento del gasto cardíaco que los anteriores y, en algunos casos, pueden aumentar el riesgo de isquemia y arritmias, por lo que han sido habitualmente prohibidos en la rehabilitación cardíaca; sin embargo, dado que en muchas actividades laborales o de la vida diaria se requieren componentes isométricos, en los últimos años se han introducido estos ejercicios, en general de poca intensidad y corta duración, comprobándose que son bien tolerados6, y que mejoran el tono y potencia musculares. Intensidad del ejercicio Debe determinarse basándose siempre en la prueba de esfuerzo, de forma que comporte el máximo beneficio con el mínimo riesgo de complicaciones. TERAPÉUTICA Rehabilitación cardíaca postinfarto agudo de miocardio M. Wilke Delgado y A. Wilke Trinxant TABLA II Escala de Borg de percepción subjetiva de esfuerzo 6 7 Extraordinariamente ligero 8 9 Muy ligero 10 11 Ligero 12 13 Algo duro 14 15 Duro 16 17 Muy duro 18 19 Extraordinariamente duro 20 TABLA III Programa de rehabilitación a domicilio Marchas Semana (n.º) 1 2 3 4 5 6 7 8 Distancia diaria (m) 1.000 2.000 3.000 4.000 5.000 6.000 6.000 7.000 Bicicleta Semana (n.º) 1 2 3 4 5 6 7 8 Distancia diaria (m) 2.000 3.000 4.000 5.000 6.000 8.000 10.000 12.000 Frecuencia cardíaca primer mes ………. segundo mes ………. Recomendaciones: a) evitar realizar el programa en las 3 h siguientes a una comida principal; b) descansar 30 min al finalizar; c) si sigue el programa de marchas, los primeros 15 días caminará por terreno llano; d) si durante los ejercicios aparece dolor, descanse; si persiste o es muy intenso, mastique un comprimido de cafinitrina; si desaparece, continúe más lentamente Nos basaremos en diferentes parámetros: a) frecuencia cardíaca máxima; b) consumo de oxígeno, y c) percepción del esfuerzo. El cálculo de la frecuencia cardíaca la basaremos en el valor máximo obtenido en la prueba de esfuerzo, tanto si es normal o antes de la aparición de síntomas o signos de positividad; en general, se recomienda no sobrepasar el 75% de esta frecuencia durante el primer mes de entrenamiento, y el 85% posteriormente. Se ha comprobado que existe una relación entre el valor subjetivo y el grado real de esfuerzo en términos de aumento de la frecuencia cardíaca, ventilación pulmonar y producción de lactatos. El grado de esfuerzo recomendado en rehabilitación cardíaca venía entre una puntuación de 10 y 13 en las primeras sesiones para, posteriormente, incrementarse hasta un máximo de 15 siguiendo la escala de Borg (de 6 a 20), en el que cada número impar corresponde a una sensación de esfuerzo cada vez mayor (tabla II), el 7 significa extraordinariamente ligero y el 19 extraordinariamente duro7. o bien en bicicleta, mejor de marcha, puesto que la estática es útil también pero más aburrida. Después del ejercicio intenso se realizará un período de enfriamiento de 10 a 15 min, durante el cual se disminuirá paulatinamente el nivel de esfuerzo, ya que la interrupción brusca puede producir una bajada de la PA debido a la vasodilatación periférica y a la disminución brusca del retorno venoso al interrumpir el bombeo de sangre por el músculo esquelético, y aumenta también el riesgo de isquemia miocárdica y arritmia debido al aumento de las catecolaminas circulantes. Recomendaciones para el paciente en rehabilitación cardíaca Se le enseñará a tomarse el pulso (se puede recomendar también un pulsómetro) tanto en reposo como durante el esfuerzo, explicándole detalladamente las pulsaciones a que debe llegar para no superar la frecuencia cardíaca al esfuerzo. Explicarle detalladamente la sintomatología de dolor, disnea, recomendando disminuir la actividad o interrumpir el ejercicio o consultar con su médico. Insistir repetidamente en la necesidad de observar un período de calentamiento y otro de enfriamiento siempre que realice ejercicio moderado-intenso. Recordar que el ejercicio físico es un punto importante en la recuperación y evolución de su enfermedad, no una actividad competitiva donde lo que interesa es vencer o superar a su compañero o a uno mismo, que al final del esfuerzo debe terminar no con una gran sensación de agotamiento o fatiga, sino con la sensación de un cansancio agradable. Las medidas recomendadas para evitar riesgos son las siguientes: 1. Identificación adecuada del nivel de riesgo. 2. Necesidad absoluta de realizar una prueba de esfuerzo antes de iniciar el programa. 3. Adecuada supervisión durante el programa. 4. Observar correctamente el período de entrenamiento y enfriamiento. 5. No superar la frecuencia cardíaca de entrenamiento. 6. Instruir adecuadamente a cada paciente. Frecuencia de entrenamiento Tanto en ejercicios supervisados como no supervisados se recomienda una frecuencia media de 3 días a la semana que mejoran aún más si son 5 días a la semana. Duración Inicialmente la duración será de 20 min, aumentando progresivamente el tiempo de ejercicio hasta 40-60 min, dependiendo del tipo e intensidad del esfuerzo (tabla III). Es importante contemplar un período de calentamiento de unos 10 min durante el cual se realizarán ejercicios de baja intensidad, estiramiento, flexibilidad o baja carga en aparatos; un comienzo intenso podría provocar complicaciones tanto cardíacas como musculares. Durante la fase de ejercicio más intenso se seguirán las normas sobre frecuencia cardíaca que hemos descrito anteriormente con ejercicios aerobios o dinámicos, dependiendo de cada paciente. Un buen ejercicio es caminar a paso vivo (4 a 5 km a la hora) durante una hora aproximadamente 3 a 5 veces por semana, Bibliografía 1. Hellerstein HK, Ford AB. Rehabilitation of the cardiac patient. JAMA 1957; 164: 225-231. 2. Rehabilitation of patient with cardiovascular disease WHO. Technical Reports Ginebra: OMS, 1964; n.º 270. 3. Detry JMR, Rouseau M, Vanderbroucke G, Kusumi F, Brasseur LD, Bruce RA. Increased arteriovenous oxygen difference after physical training in coronary heart disease. Circulation 1971; 44: 109-118. 4. Ehsani AA, Biello DR, Schultz J, Sobel BE, Holloszy JO. Improvement of left ventricular contractile function by exercise training in patients with coronary artery disease. Circulation 1986; 74: 350-358. 5. Lozano M, Carcedo C, O’Neill Tyrone A, Pellegrin C, Huertas D, Portuondo MT et al. Intervención psicológica en los programas de rehabilitación cardíaca. Hipertens Art, 1989; 4: 155-160. 6. Squires RW, Muri AJ, Anderson LJ, Allison TG, Miler TD, Gau GT. Weight training during Fase II (early aut patients) cardiac rehabilitation. Heart are And blood polsure responses. J Cardiac Rehabil 1991; 11: 360-364. 7. Borg GAV. Biological bases of perceived exection. Med Sai Sport Exer 1982; 14: 377-381.