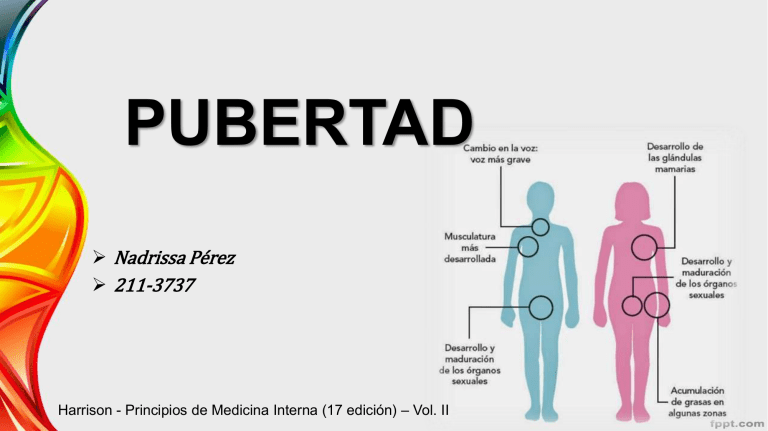
PUBERTAD Nadrissa Pérez 211-3737 Harrison - Principios de Medicina Interna (17 edición) – Vol. II DESARROLLO PUBERAL NORMAL DE LAS JOVENCITAS • La primera menstruación (menarquia). • Antes de la menarquia aparece vello púbico y después axilar como consecuencia de la maduración de la zona reticular de las suprarrenales y una mayor secreción de andrógeno por dichas glándulas, sobre todo de dehidroepiandrosterona (DHEA). • La menarquia es antecedida por el desarrollo mamario (telarquia), que es en extremo sensible a los niveles muy bajos de estrógenos que son consecuencia de la conversión periférica de andrógenos suprarrenales y también los niveles reducidos de andrógenos secretados por el ovario en los comienzos de la maduración puberal. • El desarrollo mamario antecede a la aparición de vello púbico y axilar en cerca de 60% de las jovencitas. • El intervalo entre el comienzo del desarrollo mamario y la menarquia es de casi dos años. • En los últimos años ha disminuido la edad en que aparece la menarquia, lo que se ha atribuido en gran parte a la mejor nutrición, y se ha advertido una relación entre la adiposidad y la maduración sexual más temprana en las niñas. • Junto con la pubertad tienen lugar otros cambios hormonales de gran importancia. Las concentraciones de hormona del crecimiento (GH) aumentan en los inicios de la pubertad, estimuladas en parte por el aumento puberal de la secreción de estrógeno. • La GH incrementa el factor de crecimiento similar a la insulina 1 (IGF1), que estimula el crecimiento lineal. • La fase acelerada de crecimiento es menos intensa en las niñas que en los niños, y la velocidad máxima que alcanza es de alrededor de 7 cm/año. • La pubertad también se acompaña de una resistencia moderada a la insulina. Pubertad Precoz • Se ha definido como la aparición de características sexuales secundarias antes de los 8 años de edad en las niñas. • La pubertad precoz muy a menudo tiene una mediación central y es resultado de la activación temprana del eje hipotálamo-hipófisis-ovarios. • Se caracteriza por secreción pulsátil de LH y una mayor respuesta de LH y FSH a GnRH exógeno (estimulación dos a tres veces mayor). TX. • Los agonistas de GnRH que inducen la desensibilización hipofisaria constituyen el elemento básico del tratamiento para evitar el cierre prematuro de epífisis y conservar la estatura de adulto, así como para tratar las repercusiones psicosociales de la pubertad precoz. • En la pubertad precoz mediada por mecanismos periféricos no interviene la activación del eje hipotálamo-hipófisis-ovarios y se caracteriza por la supresión de gonadotropinas en presencia de concentraciones más altas de estradiol. • El tratamiento de dicha forma de pubertad consiste en combatir el problema primario y limitar los efectos de los esteroides gonadales con inhibidores de aromatasa, inhibidores de la esteroidogénesis y bloqueadores de los receptores de estrógeno. Pubertad Tardía • Se define como la ausencia de características sexuales secundarias a los 13 años de edad. • Del 25 a 40% de los casos de pubertad tardía en niñas se debe a factores ováricos, y la mayor parte de ellos la constituye el síndrome de Turner. El hipogonadismo hipogonadotrópico funcional abarca causas diversas, como enfermedades sistémicas (incluida la enfermedad celiaca y las nefropatías crónicas) y endocrinopatías (como la diabetes y el hipotiroidismo). • Las niñas parecen más susceptibles a sufrir los efectos adversos de las alteraciones del balance energético derivadas de ejercicio, dietas para reducir de peso, trastornos de la alimentación o de todos estos factores en conjunto; en forma global, tales problemas reversibles explican cerca de 25% de la pubertad tardía en las niñas. MENOPAUSIA • La menopausia es el cese permanente de la menstruación ocasionado por pérdida de la función folicular de los ovarios. Se diagnostica después de 12 meses de amenorrea. La edad promedio a la que aparece la menopausia es de 51 años. • El término perimenopausia se refiere al periodo que transcurre desde la época inmediatamente anterior a la menopausia, cuando declina la fertilidad y aumenta la irregularidad de los ciclos menstruales, hasta el primer año después del cese de las menstruaciones. • El inicio de la perimenopausia antecede en dos a ocho años a las últimas menstruaciones y tiene una duración media de cuatro años. • Los anticonceptivos orales en dosis bajas se han convertido en el fundamento terapéutico en la perimenopausia, en tanto que la hormonoterapia (HT) posmenopáusica es un método común para aliviar los síntomas después que desaparece la menstruación. FISIOLOGÍA PERIMENOPAUSIA • La masa del ovario y la fertilidad declinan pronto después de los 35 años de edad e incluso con mayor rapidez durante la perimenopausia; la pérdida de los folículos primarios, un proceso que comienza antes del nacimiento, ocurre de manera estable hasta la menopausia. • En la perimenopausia, los intervalos intermenstruales se acortan en grado importante (típicamente, en tres días) debido a una fase folicular acelerada. • Los niveles de hormona foliculoestimulante (FSH) aumentan a consecuencia de alteraciones en la foliculogénesis y merman la secreción de inhibina. • A diferencia de los niveles constantemente altos de FSH y bajos de estradiol que se observan en las mujeres menopáusicas, la perimenopausia se caracteriza por niveles hormonales “irregularmente irregulares”. Manifestaciones Clínicas • Los síntomas menopáusicos más frecuentes son: La inestabilidad vasomotriz (bochornos y sudoraciones nocturnas), Cambios en el humor (nerviosismo, ansiedad, irritabilidad depresión), disminución de la memoria o de la concentración Insomnio Atrofia del epitelio urogenital y de la piel (sequedad vaginal). y TX PERIMENOPAUSIA • En las mujeres con menstruaciones irregulares o abundantes o con síntomas relacionados con factores hormonales que alteran la calidad de vida, los anticonceptivos orales combinados en dosis bajas constituyen el elemento principal del tratamiento. • Las dosis fijas de estrógeno y progestina (p.ej., 20μg de etinilestradiol y 1 mg de acetato de noretindrona diariamente durante 21 días cada mes) pueden eliminar los síntomas vasomotores y restablecer las características cíclicas regulares. Las contraindicaciones para el uso de anticonceptivos orales incluyen: Tabaquismo Enfermedades hepáticas Antecedente de tromboembolia o enfermedad cardiovascular Cáncer de mama Hemorragia vaginal inexplicada. BENEFICIOS Y RIESGOS DE LA HORMONOTERAPIA POSMENOPÁUSICA Beneficios Definitivos Síntomas de menopausia. Osteoporosis. Fracturas. Riesgos Definidos Cáncer endometrial (sólo con estrógeno). (3 veces más riesgo) Tromboembolia venosa. (Duplicación del riesgo). Cáncer de mama (con estrógeno y progestágeno). Enfermedad vesicular. Harrison - Principios de Medicina Interna (17 edición) – Vol. II









