NEUMONÍA COMUNITARIA
Anuncio

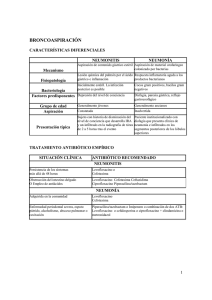
NEUMONÍA COMUNITARIA ESTRATIFICACIÓN DE RIESGO Y TRATAMIENTO ANTIBIÓTICO CRITERIOS DE INGRESO HOSPITALARIO • • • • • • • • • • Edad > 60 años Insuficiencia respiratoria (PO2<60 mmHg con FiO2 de 21%) Empiema Absceso Atelectasia Sospecha de broncoaspiración Inmunodepresión Diabetes Mellitus Enfermedad cardiorrespiratoria crónica Empeoramiento clínico tras 48 horas de tratamiento ambulatorio FACTORES QUE FAVORECEN LA INFECCIÓN POR PATÓGENOS ESPECÍFICOS • NEUMOCOCO RESISTENTE A PENICILINA – Edad > 65 años – Tratamiento con ß-lactámicos en los tres meses previos – Alcoholismo – Inmunosupresión – Polipatología • BACILO GRAM NEGATIVO ENTÉRICO – Procedencia de una institución geriátrica – Enfermedad cardiopulmonar subyacente – Polipatología – Tratamiento antibiótico reciente • PSEUDOMONAS AERUGINOSA – Bronquiectasias – Tratamiento crónico con corticoides – Tratamiento antibiótico de amplio espectro reciente – Malnutrición CRITERIOS DE INGRESO EN UCI • • • EXPLORACIÓN FÍSICA – Taquipnea (> 30 respiraciones por minuto) sostenida – Hipotensión (< 90 mmHg) que no remonta rápidamente con volumen – Depresión del nivel de conciencia DATOS DE LABORATORIO – Leucocitosis > 30.000 ó leucopenia < 4.000 c/mm3 – Alteración de la coagulación – Hematocrito < 30% – Insuficiencia renal aguda – Insuficiencia respiratoria grave (PO2 < 60 mmHg con FiO2 > 0,5) PATRÓN RADIOLÓGICO – Afectación multilobar – Derrame pleural significativo – Presencia de cavitaciones DIAGNÓSTICO Radiografía del tórax • Análisis de sangre: – Hemograma, glucosa, urea, creatinina, iones • Electrocardiograma • Gasometría arterial – No es estrictamente necesaria, generalmente es suficiente con la pulsioximetría. • Cultivos (Antes de iniciar cualquier tratamiento antibiótico) • 1 Hemocultivos – Cultivo y Gram del esputo Tests serológicos (A solicitar con el paciente ya ingresado en planta) – Serología de neumococo y legionella en orina – • – – Serología de Chlamydia (IgG: seroconversión x4 e IgM título superior o igual a 1/16) Serología de VIH (Solicitar sólo en caso de sospecha fundada) 2 ESTRATIFICACIÓN DE RIESGO GRUPO III I en la UCI Con criteriosGRUPO de ingreso Sin criterios de ingreso Tratamiento ambulatorio ETIOLOGÍA ESPERABLE ETIOLOGÍA ESPERABLE S. Neumoniae Mycoplasma pneumoniae S. Neumoniae Mycoplasma Chlamydia spp. Haemophyluspneumoniae influenciae Chlamydia spp. influenciae Legionella pneumophylla Haemophylus Virus respiratorios Legionella pneumophylla Virus respiratorios Bacilos Gram negativos GRUPO GRUPOIIIa Ia FLUOROQUINOLONA MACRÓLIDO (Levofloxacino, moxifloxacino) Azitromicina 500 mg/día/vo durante 3 días + Claritromicina 500 mg/12h/vo β-LACTÁMICO durante 7-14 díasertapenem) (Cefotaxima, o MACRÓLIDO (Claritromicina, azitromicina) + β-LACTÁMICO (Cefotaxima, GRUPO ertapenem) II Con criteriosGRUPO de ingreso IIIen el hospital Sin criterios Con criterios de de ingreso ingreso en en la la UCI UCI ALERGIAGRUPO A β-LACTÁMICOS Ib Tratamiento antibiótico en los 3 meses previos FLUOROQUINOLONA FLUOROQUINOLONA (Levofloxacino, moxifloxacino) Levofloxacino 500 mg/día/vo durante 7-14 días o Moxifloxacino 400 mg/día/vo durante 7-14 días FLUOROQUINOLONA o (Levofloxacino, moxifloxacino) MACRÓLIDO + (Claritromicina, Azitromicina) CLINDAMICINA + Clindamicina 650-950 mg/8h/iv AMOXICILINA/CLAVULÁNICO Amoxivilina/clavulánico 2 g/12h/vo durante 7-14 días ETIOLOGÍA ESPERABLE S. Neumoniae Mycoplasma pneumoniae ETIOLOGÍA ESPERABLE Chlamydia spp. Riesgo específico Haemophylus influenciae para Legionella Pseudomonas pneumophyllaaeruginosa Virus respiratorios Bacilos Gram entéricos ALERGIA A negativos β-LACTÁMICOS GRUPO IIIb GRUPO IIa GRUPO IIb Tratamiento antibiótico en los 3 meses previos FLUOROQUINOLONA Levofloxacino 500 mg/día/vo ó iv durante 7-14 días Moxifloxacino 400 mg/día/vo durante 7-14 días o MACRÓLIDO Claritromicina 500 mg/12h/vo ó iv durante 714 días Azitromicina 500 mg/día/vo durante 3-5 días + β-LACTÁMICO Cefotaxima 1g/6-8h/ev durante 7-14 días Ertapenem 1 g/24h/ev durante 7-14 días MACRÓLIDO (Claritromicina, azitromicina) + β-LACTÁMICO (Cefotaxima, ertapenem) o FLUOROQUINOLONA (Levofloxacino, moxifloxacino) 3 Moxifloxacino ANTIPSEUDOMONAL Piper/tazobactam 4g/6h/iv durante 14-21 días Piperacilina/tazobactam Imipenem 1g/6h/iv durante 14-21 días Tobramicina Meropenem 1 g/8h/iv durante 14-21 días Cefepime 1-2 g/6-8h/iv durante 14-21 días + FLUOROQUINOLONA Ciprofloxacino 400 mg/12h/iv durante 14-21 días o ANTISEUODOMONAL + AMINOGLUCÓSIDO + FLUOROQUINOLONA o MACRÓLIDO 400 mg/día/vo AZTREONAM Aztreonam 1-2 g/6-8h/iv 4g/6h/iv + 5 mg/kg/24h/iv FLUOROQUINOLONA Ciprofloxacino ± (La adición del aminoglucósido es optativa) AMINOGLUCÓSIDO Tobramicina 5g/kg de peso/24h./iv durante 14-21 días Amikacina 15g/kg de peso/24h/iv durante 14-21 días ANTIBIÓTICO DOSIS Amikacina Amoxicilina/clavulánico Azitromicina 15 mg/kg/24h/iv 875 mg-2g/12h/vo // 1-2g/8h/iv 500 mg día/ oral Aztreonam Cefepime 1-2 g/6-8 h/iv 1-2 g/6-8h/iv Cefotaxima 1-2 g/4-12h/iv Ciprofloxacino 400 mg/12h/iv Claritromicina 500 mg/12h/oral o iv Clindamicina Ertapenem Imipenem Levofloxacino Meropenem 150-450 mg/6h/vo // 650-950 mg/8h/iv 1 g/24h/iv 1g/6h/iv 500 mg/12h./vo o iv 1 g/8h/iv 4 NEUMONÍA NEUMOCÓCICA RESISTENCIA A ANTIBIÓTICOS • RESISTENCIA A BETALACTÁMICOS – El 50% de los neumococos son resistentes a penicilina – El 15% de los neumococos son resistentes a cefalosporinas de 3ª generación – La resistencia es individual (puede afectar a unos beta-lactámicos sí y a otros no) y es dosis-dependiente. • RESISTENCIA A MACRÓLIDOS – Si un neumococo es resistente a penicilina tiene un 40% de probabilidades de ser resistente a macrólidos. – La resistencia afecta simultáneamente a todos los macrólidos y es independiente de la dosis. – La resistencia a penicilina y macrólidos no presupone ningún grado de resistencia a fluoroquinolonas de 3ª G • FACTORES QUE SUGIEREN RESISTENCIA – Tratamiento reciente con betalactámicos – Neumonía previa tratada – Hospitalización previa – Corta edad TRATAMIENTO ESPECÍFICO El tratamiento adecuado para una neumonía por neumococo sensible a penicilina es Penicilina G por vía parenteral o amoxicilina por vía oral. • En caso de resistencia a la penicilina los antibióticos preferidos son cefotaxima y ceftriaxona a condición de que su CIM sea inferior a 2 µg/ml. • • En caso de resistencia a cefalosporinas es de elección el levofloxacino • NEUMONÍA NEUMOCÓCICA – CIM a penicilina < 0,06 µg/ml • Penicilina G a dosis standard (600.000 – 1.200.000 UI/día – CIM a penicilina 0,12-2 µg/ml 6 • Penicilina G 12-18 x 10 UI/día – CIM a penicilina > 4 µg/ml • Cefalosporina de 3ª , si su CIM es < de 2 µg/ml – CIM a penicilina > 8 µg/ml o CIM a cefalosporinas > 2 µg/ml • Levofloxacino NEUMONÍA POR LEGIONELLA PNEUMOPHYLLA – – – – El test serológico para legionella tiene una sensibilidad y especificidad cercana al 95% Algunos datos sugieren que una neumonía puede deberse a Legionella: • Fiebre alta • Hiponatremia • LDH El tratamiento de elección es una quinolona (levofloxacino, moxifloxacino) o un macrólido (azitromicina, claritromicina), aunque la doxiciclina es una alterantiva razonable La duración del tratamiento es de 14-21 días, pero puede ser menor con la zitromicina debido a su prolongada vida media. 5 NEUMONÍA POR SUPERINFECCIÓN BACTERIANA EN LA GRIPE. – – El tratamiento empírico debe cubrir: S. pneumoniae, S. aureus y H. influenciae. Se puede utilizar: amoxicilina/clavulánico, cefalosporinas de 3ª generación (cefotaxima, ceftriaxona) o una fluoroquinolona (levofloxacino, moxifloxacino). 6