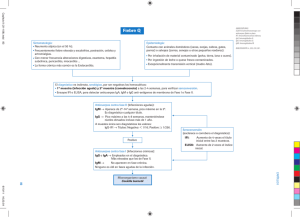
Revista Volumen 03 - Clinica Enfermedades Infecciosas
Anuncio

REVISTA TRIMESTRAL HOSPITAL ROOSEVELT Edición No. 3 Septiembre AÑO 2009 REVISTA CIENTIFICA Patronato de Asistencia Social, Hospital Roosevelt HOSPITAL ROOSEVELT REVISTA CIENTÍFICA Guatemala, septiembre 2009 REVISIÓN GENERAL Dr. Carlos Mejía Villatoro Jefe de Unidad y Clínica de Enfermedades Infecciosas, Hospital Roosevelt CONTRIBUCIONES Licda. C. Lucero Licda. Vivian Matta Licda. María Paula De León Licda. L. F. Osorio Licda. María Eugenia Luarte Licda. Andrea Marroquín Paiz Licda. María Mónica Silvestre Licda. Inf. Blanca Leticia García E.P. Rosa Valle E.P. Patricia Raymundo Mellross Elswith Salazar DIAGRAMACIÓN Y DISEÑO Karen Cho Zumeta Publicista iii iv INDICE Pag. ARTÍCULOS Porcentaje de positividad de Citomegalovirus en embarazadas que asisten a la Maternidad del Hospital Roosevelt ...................................................... 09 Prevalencia de anticuerpos contra trypanosoma cruzi en embarazadas que asisten a Control Prenatal al Hospital Roosevelt ................................................... 17 Participación del Personal de Enfermería en la atención a pacientes pediátricos, que son portadores del VIH/SIDA y/o expuestos al mismo ........................................... 25 Profilaxis antibiótica, evaluación de la adherencia al Protocolo e Impacto en la Prevención de Infecciones en el Sitio Quirúrgico, en el servicio de Neurocirugía del Hospital Roosevelt ................................................................................................... 32 Impacto del Tratamiento Antirretroviral de Gran Actividad (TARGA) en el Estado Nutricional de Pacientes Pediátricos infectados por el Virus de Inmunodeficiencia Humana (VIH - 1) ........................................................................................................... 42 ESTADÍSTICAS Estadística Primer Semestre año 2009 Emergencia de Maternidad, Hospital Roosevelt ............................................................ 51 Estadística Primer Semestre año 2009 Consulta Externa Prenatal, Hospital Roosevelt ............................................................. 53 Estadística Primer Semestre año 2009 Consulta Externa, Pisos y Emergencia del Área de Pediatría, Hospital Roosevelt ......................................................................................................... 55 Estadística Primer Semestre año 2009 Atención y Tamizaje de adultos, Clínica de Enfermedades Infecciosas, Hospital Roosevelt ......................................................................................................... 57 Estadística Primer Semestre año 2009 Área de Ginecología, Clínica de Enfermedades Infecciosas, Hospital Roosevelt ......................................................................................................... 59 05 Estadística Primer Semestre año 2009 Transmisión Vertical, Consulta Externa, Hospital Roosevelt y Hospitales del Interior del país ...................................................................................... 61 CASOS CLINICOS 06 Caso No. 1...................................................................................................................... 65 Caso No. 2 ..................................................................................................................... 67 ARTÍCULOS 07 08 PORCENTAJE DE POSITIVIDAD DE CITOMEGALOVIRUS EN EMBARAZADAS QUE ASISTEN A LA MATERNIDAD DEL HOSPITAL ROOSEVELT Lucero C1, Matta V2, De León MP3, Mejia C4 1 Escuela de Química Biológica, Facultad de Ciencias Químicas y Farmacia, Universidad de San Carlos de Guatemala 2 Centro de Referencia de Inmuno Análisis CERIA3 Laboratorio Microbiológico de Referencia -LAMIR-, Departamento de Citohistología, Escuela de Química Biológica, Facultad de Ciencias Químicas y Farmacia, Universidad de San Carlos de Guatemala 4 Departamento de Infectología, Hospital Roosevelt RESUMEN El Citomegalovirus (CMV) es la causa más común de infección congénita, de los 4 millones de bebés que se estima nacen en los Estados Unidos cada año, aproximadamente 1% estará infectado congénitamente por el CMV. La mayoría (90% o aproximadamente 36,000) de los bebés con infección congénita estarán libres de síntomas; sin embargo, el 10 % restante (aproximadamente 4,000) pueden tener una o múltiples anormalidades (1). Objetivo: Determinar el porcentaje de positividad de citomegalovirus en mujeres embarazadas que asisten a la maternidad del Hospital Roosevelt Metodología: Se determinó el porcentaje de positividad en 274 mujeres que asistieron a control prenatal en el Departamento de Maternidad del Hospital Roosevelt durante los meses de agosto y septiembre de 2004; se utilizo el método de ensayo inmunoenzimático (ELISA). Además se realizó la detección de anticuerpos IgM contra el CMV en 92 mujeres escogidas al azar, para establecer si la infección estaba activa. Al finalizar la investigación se realizó un algoritmo de atención y diagnóstico el cual brinda asistencia al médico para el manejo de las infecciones causada por CMV en mujeres que asisten a su control prenatal. Resultados: El porcentaje de positividad de anticuerpos IgG contra CMV encontrado en esta población fue 98% (269/274). Se encontró que el 97.9 % de mujeres alfabetas resultó positivo para anticuerpos IgG contra el CMV, así como el 100% de mujeres analfabetas. Se observa que de las mujeres que se encontraban en el primer trimestre de embarazo, el 96 % resultó positivo para IgG-CMV. El 44.8 % (123/274) de mujeres evaluadas se hallaban en el tercer trimestre de gestación y de ellas, el 97.5 % fue positivo para IgG contra CMV. La frecuencia de anticuerpos IgM contra CMV en la población estudiada fue de 7.6 % (7/92). Conclusiones: El porcentaje de positividad para CMV IgG en embarazadas que acudieron a su control prenatal fue de 98 %. El porcentaje para anticuerpos IgM encontrado en 92 mujeres escogidas al azar fue de 7.6 % (7/92). El riesgo queda distribuido en toda la población de embarazadas al encontrarse un porcentaje de positividad tan alto. INTRODUCCIÓN Citomegalovirus (CMV) causa a nivel mundial altos índices de mortalidad en neonatos, especialmente en países en vías de desarrollo como Guatemala. La prevalencia de anticuerpos contra CMV es baja en Europa, Australia y algunas partes de Norte América, pero significativamente alta en países subdesarrollados como algunos del continente africano y del suroeste de Asia. La prevalencia de la infección depende en parte de la localización geográfica y de factores socioeconómicos (1). Cuando una embarazada adquiere la infección por CMV las secuelas sobre el recién nacido puede ser graves, ya sea que el neonato adquiera la enfermedad de forma perinatal o postnatal. Si la infección es adquirida de forma perinatal pueden causar desde la muerte in utero hasta infecciones fetales asintomáticas que pueden traer consecuencias a largo plazo y provocar infección generalizada con elevada mortalidad (2 - 4). La transfusión sanguínea constituye una vía para la transmisión postnatal. El 13.5 % de los lactantes que reciben sangre de donantes seropositivos adquieren la infección. El contagio de lactantes prematuros por transfusión de sangre puede provocar enfermedad clínica significativa, siendo l neumonía y la hepatitis las manifestaciones principales (5). 09 En el año 2003, en un estudio de 373 donadores del Banco de Sangre del hospital San Juan de Dios de la ciudad de Guatemala, se concluyó que 70 % fue positivo para CMV -IgG y dentro de ellos 21.7 % fue positivo para CMV-IgM, esto demuestra la alta prevalencia de anticuerpos contra CMV que existe en la población guatemalteca (6). En el área de maternidad del hospital Roosevelt se atienden un promedio de 800 mujeres embarazadas al mes. Este hospital no cuenta con un programa de prevención de las infecciones de transmisión congénita ya que a la fecha no se realiza el tamizaje de agentes causantes de infección intrauterina tales como: Toxoplasma gondii, rubéola, Citomegalovirus y Herpes simplex conocidos como agentes TORCH. El presente estudio pertenece al protocolo de evaluación de infecciones con potencial de transmisión perinatal en el departamento de maternidad del hospital Roosevelt, que contó con el apoyo del Fondo de las Naciones Unidas para la Infancia (UNICEF) y cuyo objetivo era determinar el porcentaje de positividad de los agentes del TORCH, Trypanosoma cruzi y virus de Varicela en embarazadas. El objetivo principal de esta investigación era establecer el porcentaje de positividad de CMV y su distribución en los diferentes trimestres del embarazo en mujeres gestantes que asistieron durante el período de agosto y septiembre del 2004 a las clínicas de consulta externa del hospital Roosevelt para su control prenatal. Para ello se evaluó la presencia de anticuerpos IgG e IgM contra CMV por medio del método de Ensayo Inmunoenzimático (ELISA). Se obtuvo un porcentaje de positividad de 98 % (269/274) para anticuerpos IgG contra CMV y de 7.6 % (7/92) para IgM. No se encontró asociación entre serología positiva y los factores de riesgo estudiados. MATERIALES Y MÉTODOS El estudio estuvo constituido por 274 embarazadas que asistieron a control prenatal al Departamento de Maternidad del Hospital Roosevelt entre los meses de agosto y septiembre del año 2004. Metodología Se obtuvo la autorización del Comité de Investigación y Docencia del Hospital Roosevelt para realizar el estudio. Posteriormente se realizó la recolección de datos, encuesta, firma del informe de consentimiento, en el que la paciente aceptaba voluntariamente su participación en el presente estudio y toma de muestra. 10 Toma de muestra Se extrajo 10 ml de sangre utilizando tubos de extracción al vacío sin aditivo. Posteriormente las muestras se transportaron al Departamento de Citohistología de la Facultad de Ciencias Químicas y Farmacia de la Universidad de San Carlos de Guatemala. Todas las muestras se conservaron a - 80ºC hasta su análisis. Encuesta A las 274 embarazadas estudiadas se les realizó una encuesta, para posteriormente determinar asociación entre serología positiva a CMV y factores de riesgo. Detección de anticuerpos IgG contra CMV La prevalencia se obtuvo mediante la detección de anticuerpos IgG contra CMV por medio de la prueba de Ensayo Inmunoenzimático (ELISA). Todos los procedimientos se realizaron de acuerdo con las especificaciones de la casa comercial Diagnostic Systems Laboratories (DSL). Detección de anticuerpos IgM contra CMV Se realizó además detección de anticuerpos IgM contra CMV a 92 madres escogidas al azar, para establecer si la infección estaba activa. Todos los procedimientos se realizaron de acuerdo con las especificaciones de la casa comercial Internacional Inmuno-Diagnostics. Elaboración del protocolo de atención Al finalizar el estudio se realizó un algoritmo que permita la atención y el control del CMV en la mujer embarazada. Tipo de estudio El estudio fue descriptivo y transversal, consistió en la detección de anticuerpos IgG e IgM contra CMV en embarazadas que asistieron a control prenatal a la Maternidad del Hospital Roosevelt. Diseño de muestreo Se realizó un muestreo por conveniencia en 274 embarazadas que asistieron a control prenatal al Departamento de maternidad del Hospital Roosevelt. La muestra se calculó por medio del programa Epi-Info 2002. Análisis: Se estimó el porcentaje de positividad a CMV para esta población con intervalo de confianza del 99% y un límite de error del 5%. RESULTADOS En el presente trabajo se establecieron los niveles de anticuerpos IgG contra el CMV en 274 embarazadas que asistieron a su primera consulta prenatal en la Maternidad del Hospital Roosevelt en el período comprendido en los meses de agosto y septiembre del 2004. Así mismo se determinaron los anticuerpos IgM contra CMV en 92 mujeres escogidas al azar. El porcentaje de positividad de anticuerpos IgG contra CMV encontrado en esta población fue 98% (269/274) utilizando el método de ELISA (tabla 1). Tabla 1. Porcentaje de positividad para anticuerpos IgG contra CMV (n = 274) Positivo Negativo Total Número 269 5 274 CMV IgG Porcentaje 98 2 100 Datos obtenidos experimentalmente. A través de la encuesta epidemiológica, se logró recolectar datos que permitieron establecer grupos etáreos, procedencias y factores de riesgo. En referencia a la edad, en la tabla 2 se observa que en los grupos de 16 20 años y 21 25 años el porcentaje de positividad fue de 96.4 % y 96.3 % respectivamente, mientras que el resto presentó el 100 % de positividad. En relación al nivel de preparación se encontró que el 97.9 % de mujeres alfabetas resultó positivo para anticuerpos IgG contra el CMV, así como el 100% de mujeres analfabetas. De estas 188 finalizaron la primaria (75 %), 131 cursaron nivel básico (52 %) y únicamente 13 asistieron a la universidad (4.74%) (Tabla 2). Tabla 2. Distribución de resultados positivos para anticuerpos IgG contra CMV según la edad y escolaridad Característica Positivo < 15 16 20 21 25 26 30 31 35 36 40 > 41 Alfabeto Analfabeta Número (n) Edad 6 6 54 56 79 82 61 61 46 46 20 20 3 3 Escolaridad 244 249 25 25 Porcentaje 100 96.4 96.3 100 100 100 100 97.9 100 Datos obtenidos experimentalmente. En la tabla 3, se observa que de las mujeres que se encontraban en el primer trimestre de embarazo, el 96 % resultó positivo para IgG-CMV. El 44.8 % (123/274) de mujeres evaluadas se hallaban en el tercer trimestre de gestación y de ellas, el 97.5 % fue positivo para IgG contra CMV. Para el segundo trimestre el 100 % fue positivo (Tabla 3). Tabla 3. Frecuencia de resultados positivos para anticuerpos IgG según el trimestre del embarazo (en meses) Trimestre de embarazo Positivo Primero Segundo Tercero 48 101 120 Número (n) 50 101 123 Porcentaje 96 100 97.5 Boleta de recolección de datos. La tabla 4 resume la información relacionada al número de abortos, encontrando que el 97.7 % de las mujeres con historia de un aborto resultó positivo para anticuerpos IgG-CMV, este porcentaje aumenta a 100 % en las madres con 2 y 4 abortos. 11 Tabla 4. Frecuencias de resultados positivos IgG contra CMV en mujeres con o sin abortos Abortos 0 1 2 4 Positivo 210 44 14 1 Número (n) 214 45 14 1 Porcentaje (%) 98.1 97.7 100 100 Tabla 7. Frecuencia de mujeres positivas para CMV-IgG que obtuvieron al menos una transfusión Número de transfusiones 0 1 2 3 Positivo Número (n) Porcentaje (%) 261 10 2 1 266 10 2 1 98.1 100 100 100 Boleta de recolección de datos. Boleta de recolección de datos. En la tabla 5 se observa que en mujeres con historia de un mortinato el 90.9 % fue positivo para anticuerpos IgG-CMV, este porcentaje aumentó a 100 % en madres con historia de 2 y 3 mortinatos. Tabla 5. Frecuencias de resultados positivos IgG contra CMV en mujeres con o sin mortinatos Mortinatos Positivo 0 1 2 3 256 10 2 1 Número (n) 260 11 2 1 Porcentaje (%) 98.4 90.9 100 100 Boleta de recolección de datos. La tabla 6 muestra que el porcentaje de seropositividad aumenta con el número de parejas sexuales, encontrándose un 100 % en mujeres que refirieron haber tenido 2 o más parejas sexuales. Tabla 6. Frecuencia de resultados positivos IgG contra CMV en mujeres con más de una pareja sexual Número Positivo Número de parejas (n) 1 180 184 2 65 66 3 15 15 4 5 5 5 1 1 6 3 3 Boleta de recolección de datos. Porcentaje (%) 97.8 98.5 100 100 100 100 Únicamente 13 (4.83 %) mujeres fueron transfundidas por lo menos una vez en su vida y de ellas, el 100 % resultó positivo para CMV-IgG. 12 En la tabla 8 se observa que 12 (4.5 %) mujeres con resultado positivo para CMV-IgG han padecido una infección de transmisión sexual tal como gonorrea o herpes genital; sólo una mujer afirmó ser positiva para VIH. Todas aquellas mujeres que tuvieron al menos una infección de transmisión sexual resultaron seropositivas para CMV-IgG. Tabla 8. Frecuencia de mujeres positivas para CMV-IgG que tuvieron alguna infección de transmisión sexual (ETS) en su vida ETS Positivo Número (n) gonorrea 2 2 Herpes genital 3 3 sífilis 0 0 VIH 1 1 chancro 0 0 Boleta de recolección de datos. Porcentaje (%) 100 100 0 100 0 En relación a los títulos de anticuerpos, en la tabla 9 se observa que el 55.4 % demostró títulos en un rango de 11 a 49 EU/ml y el 42.7 % obtuvo una cuantificación 50 99 EU/ml. Tabla 9. Cuantificación de anticuerpos IgG contra CMV en diferentes grupos etáreos Boleta de recolección de datos. La frecuencia de anticuerpos IgM contra CMV en la población estudiada fue de 7.6 % (7/92) utilizando el método ELISA (tabla 10). Tabla 10. Porcentaje de positividad para anticuerpos IgM-CMV (n= 92) Positivo Negativo Total Número 7 85 92 CMV IgM Porcentaje 7.6 92.4 100 DISCUSION DE RESULTADOS CMV es la causa más común de infección congénita a nivel mundial. En el presente estudio participaron 274 mujeres que acudieron a su primera consulta para su control prenatal en la maternidad del hospital Roosevelt. Según la tabla 1, los datos obtenidos en este estudio sugieren un porcentaje de positividad de 98 % (269/274 mujeres) de anticuerpos IgG-CMV. Se ha determinado que este virus tiene una amplia distribución en nuestro país y que un alto porcentaje de la población presenta anticuerpos IgG para CMV desde temprana edad y ha padecido la enfermedad de forma totalmente asintomática. Boleta de recolección de datos. Los neonatos nacidos de las mujeres con un resultado positivo para CMV-IgM, nacieron con características físicas normales ya que todos se encontraban con un peso mayor de 5.5 lb. (> 2.5 Kg.), talla entre 48 y 52 cm y una circunferencia cefálica en una rango de 33 y 35 cm. Todos los neonatos nacieron sin malformaciones y signos físicos aparentes de infección congénita. Tabla 11. Características físicas del neonato nacido de mujeres IgM-CMV positivo Neonato 1 2 3 4 5 6 7 Peso (lb) 7.3 6.2 7.5 6.8 6.7 7.2 6.5 Talla (cm) 50 49 51 50 49 49 48 Circunferencia cefálica (cm) 35 33 35 34.5 34 34 33 Al finalizar la investigación se realizó un algoritmo de diagnóstico el cual brinda asistencia al médico para el manejo de las infecciones causada por CMV en mujeres que asisten a su control prenatal en la unidad de Maternidad del Hospital Roosevelt y en neonatos nacidos de mujeres con resultado positivo (anexo 4) En el año 1995, Torselli y colaboradores concluyeron que en 100 embarazadas estudiadas en el servicio de post-parto inmediato del hospital Roosevelt, el 97% eran portadoras de anticuerpos IgG contra CMV y de ellas únicamente el 3 % resultó positivo para IgM demostrando que la infección primaria o reinfección es bastante baja (1). En otros países la seroprevalencia de infección latente por CMV reportada es de 40 a 100 % en España según la zona geográfica, 52 % en Alemania, 50 a 85 % en Estados Unidos, 80 % en Cuba, 90 % en Colombia y de 55 a 90 % en Argentina. Además, en Estados Unidos se reporta una incidencia de infección primaria en mujeres embarazadas que varía de 1 a 3 % (1, 6, 10, 39). CMV está directamente relacionado con el nivel socioeconómico, condiciones de hacinamiento y baja escolaridad. Estas son características que se presentan en los países en vías de desarrollo. Aunque no se encontró diferencia significativa en la escolaridad, el 100 % de las mujeres analfabetas resultó positivo para anticuerpos IgG contra CMV (tabla 2) (6, 15). La mayoría de seres humanos se infectan en algún momento de la vida; la primera infección se adquiere habitualmente en la infancia, principalmente durante las primeras dos décadas de vida. Se puede observar que el rango de 16 a 25 años fue el que presentó el menor porcentaje de positividad (96.3 %) para CMV-IgG (tabla 2), lo cual probablemente se deba a que es una población joven. La literatura reporta que más del 80 % de la población general posee anticuerpos FC-CMV después de los 35 años (5, 8, 10, 13,15). Se observó una mayor frecuencia de embarazadas que asistió a su primera consulta durante el tercer trimestre de gestación (120/274) (tabla 3). El 97.5 % de estas mujeres resultó positivo para CMV-IgG. Esto es de importancia ya que indica que 13 muchas de las mujeres que asisten a un control prenatal a este centro asistencial lo hacen de forma tardía, por lo que el diagnóstico y tratamiento de una infección congénita podría no llegar a tiempo. En relación al número de abortos, el 100 % de mujeres que habían tenido entre 2 y 4 abortos resultó positivo para anticuerpos IgG-CMV. Aunque se ignora la causa de estos abortos, es conocido que una infección por CMV adquirida de forma primaria durante el embarazo puede causar la muerte in utero del feto dependiendo del trimestre del embarazo (2, 3, 7, 9, 24). En el presente estudio se encontró que el 97.8 % de las mujeres que han tenido una sola pareja sexual obtuvieron un resultado positivo para CMV-IgG, este porcentaje aumenta a 100 % para aquellas mujeres con 3 a 6 parejas sexuales. El número de parejas sexuales podría representar un factor de riesgo ya que el CMV puede también transmitirse de forma sexual (5, 8, 15). Únicamente 4.83 % de mujeres con un resultado positivo para CMV-IgG fueron transfundidas por lo menos una vez en su vida (tabla 7). En un estudio realizado en el 2003 por Juárez y cols, se concluyó que de 373 donadores que asistieron al Banco de Sangre del Hospital General San Juan de Dios, 264 (70.7 %) eran portadores de anticuerpos IgG contra CMV y 81 (22 %) para CMV-IgM, este dato que indica la alta prevalencia de anticuerpos contra el CMV que existe en la población guatemalteca que asiste a donar sangre (6). El 4.46 % de las mujeres con resultado positivo para CMV-IgG reportaron haber padecido una enfermedad de transmisión sexual entre ellas gonorrea, herpes genital, chancro, sífilis y VIH. Sólo una mujer afirmó ser positiva para VIH. Todas aquellas mujeres que tuvieron al menos una enfermedad de transmisión sexual resultaron positivas para CMV-IgG. El CMV puede transmitirse a través de los fluidos corporales tales como saliva y secreciones genitales por lo que cualquiera de las mujeres con CMV-IgG positivo pudo haber adquirido la enfermedad durante un contacto sexual (5, 6, 10). 14 La respuesta humoral hacia la infección causada por el CMV se da por la producción de anticuerpos específicos. La inmunoglobulina M (IgM) aumenta sus títulos entre la segunda y cuarta semana de la infección primaria mientras que la producción de anticuerpos IgG es casi 2 a 3 meses después. El 55.4 % de mujeres del estudio posee títulos de anticuerpos IgG-CMV en un rango de 11 a 49 EU/ml esto demuestra una reacción leve y es posible que estos anticuerpos aún puedan ir en aumento (13, 25 ,26). La frecuencia de embarazadas positivas para CMV-IgM encontrada fue de 7.6 % (7/96). Este resultado es alto ya que en la literatura se ha reportado un porcentaje entre 3 y 5%. Esto es de suma importancia ya que nos habla de mujeres con infección primaria o reactivación del virus durante el embarazo por lo que sería necesario monitorear a los neonatos nacidos en estas condiciones. De las mujeres positivas para estos anticuerpos 57.1 % (4/7) se encontraba en el segundo trimestre de gestación. Durante este período puede que se esté dando una reactivación o infección primaria del virus por la disminución de defensas. Como característica, la infección por CMV tiene efecto inmunodepresor ayudando al establecimiento de latencia (11). Aunque los neonatos nacidos de mujeres IgM positivo no poseían signos, síntomas o características físicas de infección congénita tales como: bajo peso al nacer, micro o macrocefalia, estos podrían desarrollar secuelas a largo plazo, ya que la mayor parte de infecciones congénitas por este virus no se manifiestan al nacer, pero de estos un 5 a 25 % de lactantes infectados desarrollarán alteraciones psicomotoras, auditivas, oculares o dentarias. Una limitante de nuestro estudio es que no se pudo realizar un seguimiento a estos neonatos para evaluar síntomas posteriores (tabla 11) (6, 38). Al encontrarse un porcentaje de positividad tan alto el riesgo queda distribuido en toda la población de embarazadas estudiadas. Los resultados de la investigación indican que el CMV es una infección con una frecuencia alta en nuestro país que puede causar secuelas graves en neonatos dependiendo la edad gestacional en la que sea adquirido el virus. Al finalizar la investigación se realizó un algoritmo de diagnóstico el cual brinda asistencia al médico para el manejo de las infecciones causada por CMV en mujeres que asisten a su control prenatal en la unidad de maternidad del hospital Roosevelt. CONCLUSIONES 1. El porcentaje de positividad para CMV IgG en embarazadas que acudieron a su control prenatal fue de 98 %. 2. El porcentaje encontrado en 92 mujeres escogidas al azar en este grupo para anticuerpos IgM fue de 7.6 % (7/92). 3. El riesgo queda distribuido en toda la población de embarazadas al encontrarse un porcentaje de positividad tan alto. 4. Se realizó un algoritmo de diagnóstico para brindar asistencia al médico para el manejo de las infecciones causada por CMV en mujeres que asisten a su control prenatal en la unidad de Maternidad del Hospital Roosevelt. RECOMENDACIONES 1. Se recomienda implementar la prueba de anticuerpos contra el CMV IgG e IgM para todas las mujeres embarazadas que asisten a su control prenatal en cualquier entidad pública, tomando en cuenta que sería más útil la IgM para determinar la presencia de una infección activa. 2. Realizar un seguimiento de los anticuerpos IgM en cada trimestre de gestación para así detectar si ocurre seroconversión e infección activa en toda mujer con anticuerpos IgG negativo al inicio del embarazo. 3. Monitorear los anticuerpos IgM en cada trimestre de gestación para detectar reactivación del virus a toda mujer con anticuerpos IgG positivo al inicio del embarazo. 4. Realizar la prueba de anticuerpos IgM contra el CMV a todos aquellos neonatos nacidos de mujeres con resultado positivo para estos anticuerpos ya que pueden presentar una infección activa y ser portadores del virus. 5. Es necesario difundir este estudio en los diferentes centros asistenciales para que con ello se observe la importancia de implementar la prueba de CMV en todas las mujeres embarazadas que asisten a un control prenatal. AGRADECIMIENTOS Agradecemos su colaboración al Departamento de Maternidad del Hospital Roosevelt, al Departamento de Citohistología de la Facultad de Ciencias Químicas de la Universidad de San Carlos de Guatemala y al Centro de Referencia de Inmuno Análisis por su tiempo y ayuda al permitir el uso de sus instalaciones. A la Licda Margarita Paz de Rodríguez y Licda. Karla Lange por su tiempo y ayuda en las revisiones de esta investigación. REFERENCIAS 1. 2. 3. 4. 5. 6. 7. 8. 9. Lazzarotto T, et al. Evaluation of the Abbott AxSYM Cytomegalovirus (CMV) Immunoglobulin M (IgM) Assay in Conjunction with Other CMV IgM Tests and a CMV IgG Avidity Assay. Clin Diagn Lab Immunol. 2001. Disponible en: < http://www.pubmedcentral.nih. gov > Fecha de consulta : 12 diciembre 2005. Torselli C. Infección por Citomegalovirus en mujer embarazada y su transmisión perinatal. Guatemala: Universidad Francisco Marroquín. (Tesis de Graduación, Médico y Cirujano) 1995. Robes J, Massó J. Medicina Interna. 1 ed. España. Tomo I. Editorial Masson S.A. 1997. Revello MG and Gerna. G. Diagnosis and Management of Human Cytomegalovirus Infection in the Mother, Fetus, and Newborn Infant. Clin. Microbiol. Rev. 2002. Disponible en: <http://cmr.asm.org> Fecha de consulta: 8 de enero 2004 Pereira L, et al. Human Cytomegalovirus Transmission from the Uterus to the Placenta Correlates with the Presence of Pathogenic Bacteria and Maternal Immunity. J. Virol. 2003. Disponible en: <http://jvi.asm.org> Fecha de consulta: 15 noviembre 2003 Citomegalovirus en el Embarazo. Argentina. 2003. Disponible en : <http://www.buenasalud.com> Fecha de consulta: 10 de enero 2004 Juarez I. Prevalencia de infección por Citomegalovirus en donadores que asisten al banco de sangre del Hospital General San Juan de Dios. Guatemala: Universidad de San Carlos, (Tesis de Graduación, Facultad de Ciencias Químicas y Farmacia) 2003. 52p. Recinos A. Investigación de Anticuerpos a Citomegalovirus por un método inmunoenzimático en niños menores de tres meses de edad y búsqueda complementaria de otros agentes del Síndrome TORCH. Guatemala: Universidad de San Carlos, (Tesis de Graduación, Facultad de Ciencias Químicas y Farmacia) 1982. 35 p. Schmid S. Cytomegalovirus (CMV) infection. National Center for Infectious Diseases (CDC). Disponible en: <www.cdc-gov > Fecha de consulta: 09 enero 2006. 15 10. Folgueira M. Low weight when being born. Estados Unidos. 2003. Disponible en:<http://www..translate. google.com/translate?hl=en&asl=es&u> Fecha de consulta: 14 diciembre 2003. Ramírez A. Determinación de anticuerpos a Citomegalovirus por el método de ELISA, en 48 pacientes embarazadas, del Hospital General San Juan de Dios, durante los meses de Mayo a Junio de 1986. Guatemala: Universidad de San Carlos, (Tesis de Graduación, Facultad de Ciencias Médicas) 1986. 42 p Razonable R, Paya C, Smith T. Role of the Laboratory in Diagnosis and Management of Cytomegalovirus Infection in Hematopoietic Stem Cell and Solid-Organ Transplant Recipients. J Clin Microbiol. 2002. Disponible en. <http://www. hcm.asm.org> Fecha de consulta: 15 diciembre 2003. Krungman K, et al. Enfermedades Infecciosas. 3 ed. México D.F: Editorial Interamericana McGraw-Hill. 1988. (p.639) Murray P, et al. Microbiología Médica. 2 ed. España. Editorial Harcourt Brace. 1997. (587-592 p) Jabs D, et al. Comparison of Cytomegalovirus Loads in Plasma and Leukocytes of Patients with Cytomegalovirus Retinitis. J. Clin. Microbiol. 1999. Disponible en: <http://www.hcm.as.org > Fecha de consulta: 12 diciembre 2003. Cederqvist L, Latif A, Meyer J. Fetal and maternal uhumoral immune response to cytomegalovirus infection. Obstet. Gynecol. 1986. Disponible en : <http://www.greenjournal.org > Fecha de consulta: 08 enero 2004. Lipitz S, et al. Prenatal diagnosis of fetal primary cytomegalovirus infection. Obstet Gynecol. 1997. Disponible en: < http://www.greenjournal.org > Fecha de consulta: 15 de noviembre 2003. 11. 12. 13. 14. 15. 16. 17. 16 PREVALENCIA DE ANTICUERPOS CONTRA Trypanosoma cruzi EN EMBARAZADAS QUE ASISTEN A CONTROL PRENATAL AL HOSPITAL ROOSEVELT Osorio LF1, Matta V2, De León MP3, Mejia C4 1 Escuela de Química Biológica, Facultad de Ciencias Químicas y Farmacia, Universidad de San Carlos de Guatemala 2 Laboratorio Microbiológico de Referencia -LAMIR-, Departamento de Citohistología, Escuela de Química Biológica, Facultad de Ciencias Químicas y Farmacia, Universidad de San Carlos de Guatemala 3 Departamento de Infectología, Hospital Roosevelt RESUMEN La enfermedad de Chagas es una antropozoonosis producida por el protozoo flagelado Trypanosoma cruzi, característica del continente americano, en especial de América Latina, en donde se encuentra ampliamente diseminada. En Guatemala, es uno de los principales problemas de la salud pública, debido al número de personas infectadas, a la extensión del área endémica y a la gravedad de las lesiones que causa. Además de la transmisión por vectores, la infección chagásica puede transmitirse vía vertical por el paso trasplacentario de los tripanosomas, desde la circulación de la embarazada que cursa la fase aguda o crónica de la enfermedad, hacia el feto. El objetivo del presente trabajo fue determinar el porcentaje de positividad de enfermedad de Chagas, a través de la detección de anticuerpos específicos contra el parásito en embarazadas que asistieron a la maternidad del Hospital Roosevelt a su control prenatal durante los meses de agosto y septiembre del año 2004. Para ello se determinó el porcentaje de positividad para anticuerpos IgG contra Trypanosoma cruzi en 379 mujeres que asistieron a control prenatal en el Departamento de Maternidad del Hospital Roosevelt durante los meses de agosto y septiembre de 2004, a través del método de ensayo inmunoenzimático (ELISA). Además, a los casos positivos se realizó la detección de anticuerpos IgM por el método de Inmunofluorescencia indirecta (IFI), para establecer si la infección estaba activa. Al finalizar la investigación se realizó un algoritmo de atención y diagnóstico el cual brindará asistencia al médico para el manejo de las infecciones causada por Trypanosoma cruzi en mujeres que asisten a su control prenatal. El porcentaje de positividad de anticuerpos IgG contra Trypanosoma cruzi encontrado en esta población fue 0.3 % (1/379). Las mujeres que se encontraban en su primer embarazo representaron el 33.8% (128/379) del grupo en estudio y las mujeres que se encontraban en el segundo trimestre de embarazo representaron el 40.1% (152/379) del grupo en estudio, entre las cuales, se presentó el único caso positivo de anticuerpos IgG contra Trypanosoma cruzi, el cual fue negativo para anticuerpos IgM. En conclusión, se llegó a establecer que el porcentaje de seropositividad para anticuerpos IgG contra T. cruzi es 0.3%. Para la muestra positiva, se logró establecer la asociación de factores de riesgo y la seropositividad de anticuerpos; como la edad, periodo de embarazos, número de transfusiones y enfermedades de transmisión sexual. Se logró ampliar el protocolo de evaluación de infecciones con potencial de transmisión perinatal por medio del algoritmo de diagnóstico, el cual brinda asistencia al médico para el manejo de la enfermedad de Chagas causada por Trypanosoma cruzi en mujeres que asisten a su control prenatal en la unidad de maternidad del Hospital Roosevelt y en neonatos de mujeres con resultado positivo. INTRODUCCIÓN La enfermedad de Chagas es uno de los principales problemas de la salud pública en nuestro país, debido al número de personas infectadas, a la extensión del área endémica y a la gravedad de las lesiones que causa. Es una parasitosis producida por el protozoo flagelado Trypanosoma cruzi (1, 2). Además de la transmisión por vectores, la infección chagásica puede transmitirse vía vertical por el paso trasplacentario de los tripanosomas, desde la circulación de la embarazada que cursa fase aguda o crónica de la enfermedad, hacia el feto. Esta posibilidad fue planteada por primera vez por Carlos Chagas en 1911 y confirmada por Dao en Venezuela en 1949, con la descripción del primer caso de enfermedad de Chagas congénita. Se ha reportado el nacimiento de niños no infectados, asociados a una placenta con elevado parasitismo, así como madres con baja parasitemia, placenta sin parásitos y neonato con enfermedad de Chagas (distrofia, edemas, fiebres y parasitemia elevada) (3 - 5). 17 Las manifestaciones clínicas en los recién nacidos infectados varían ampliamente desde los pacientes asintomáticos, que son la gran mayoría (70%), hasta aquellos que presentan una importante sintomatología. Los niños pueden presentar compromiso general expresado por retardo de crecimiento intrauterino, cuadro de sepsis con alteraciones hematológicas y/o hepatoesplenomegalia, que es el signo clínico más frecuente. En casos aislados se presenta compromiso cardíaco y del sistema nervioso central. Se han descrito signos de daño intrauterino temprano con abortos y recién nacidos con calcificaciones cerebrales, así como niños con microcefalia (6 - 8). En los recién nacidos de madres chagásicas el estudio serológico rutinario detecta anticuerpos de tipo IgG, lo que no permite distinguir los anticuerpos formados por el recién nacido de los transmitidos pasivamente por la madre a través de la placenta, ya que éstos pueden permanecer hasta 6 meses en los lactantes no infectados. En Guatemala se ha demostrado que los departamentos más afectados por la enfermedad de Chagas son los ubicados en zonas de clima cálido o templado y seco; sin embargo, debido al fenómeno de migración a las ciudades, la región endémica se ha extendido. La forma clínica más reportada en Guatemala es la cardiaca, con defectos de conducción ventricular (BRD) y arritmias debido a la afinidad de las cepas hacia tejido cardiaco. La seroprevalencia general de infección humana en nuestra población es del 5%, en niños menores de 6 años es del 3.5% y en bancos de sangre la prevalencia en sangre infectada para el año 2004 fue del 1.4%; sin embargo se desconoce la prevalencia en población materna (9). La seroprevalencia en áreas endémicas hace necesario estudiar la población materna, por lo que en este estudio pretendió determinar la presencia de anticuerpos contra Trypanosoma cruzi en embarazadas que acudieron a consulta prenatal al servicio de maternidad del Hospital Roosevelt, durante el periodo de agosto a septiembre de 2004. El diagnóstico serológico de anticuerpos IgG se realizó mediante el método inmunoenzimático ELISA; los sueros reactivos fueron evaluados para determinar la presencia de inmunoglobulinas IgM por el método de Inmunofluorescencia Indirecta (IFI) y así descartar la posibilidad de que las pacientes estén cursando la fase aguda de la enfermedad. Así mismo, se realizó una entrevista con la cual se recolectaron datos epidemiológicos y se determinaron los factores de riesgo asociados a la enfermedad de Chagas (10). 18 Los resultados de la investigación fueron comunicados a los servicios del Departamento de Maternidad y Unidad de Infectología y se implementó un protocolo de evaluación de infecciones con potencial de transmisión perinatal, el cual se realizó en conjunto con el personal de dichos servicios, con el objeto de mejorar el control prenatal de las usuarias del Hospital Roosevelt. MATERIALES Y MÉTODOS El estudio estuvo constituido por 379 embarazadas que asistieron a su control prenatal al Departamento de Maternidad del Hospital Roosevelt entre los meses de agosto y septiembre del año 2004. Metodología Se obtuvo la autorización del Comité de Investigación y Docencia del Hospital Roosevelt para realizar el estudio. Posteriormente se realizó la recolección de datos, encuesta, firma del informe de consentimiento, en el que la paciente aceptaba voluntariamente su participación en el presente estudio y toma de muestra. Encuesta A las 379 embarazadas estudiadas se les realizó una encuesta, para posteriormente determinar asociación entre serología positiva a enfermedad de Chagas y factores de riesgo. Toma de muestra Se extrajo 10 ml de sangre utilizando tubos de extracción al vacío sin aditivo. Posteriormente las muestras se transportaron al Departamento de Citohistología de la Facultad de Ciencias Químicas y Farmacia de la Universidad de San Carlos de Guatemala. Todas las muestras se conservaron a - 80ºC hasta su análisis. Detección de anticuerpos IgG contra T. cruzi La prevalencia se obtuvo mediante la detección de anticuerpos IgG contra Trypanosoma cruzi por medio de la prueba de Ensayo Inmunoenzimático (ELISA). Todos los procedimientos se realizaron de acuerdo con las especificaciones de la casa comercial Omega Pathozyme. Se calculó el valor de corte, obtenido de la siguiente fórmula: Corte = Medio OD de control Positivo Bajo 1.5 a. Positivo: Absorbancia mayor que el valor de corte. b. Negativo: Absorbancia menor que el valor de corte. c. Inválido: Cuando se obtiene una absorbancia menor que la absorbancia del control positivo bajo, pero mayor que la absorbancia del control negativo. Si el resultado fue dudoso se repitió el procedimiento. Detección de anticuerpos IgM contra T. cruzi Se realizó además detección de anticuerpos IgM contra Trypanosoma cruzi a la única muestra positiva par anticuerpos IgG, para establecer si la infección estaba activa. Todos los procedimientos se realizaron de acuerdo con las especificaciones del método de inmunofluorescencia indirecta (IFI). El resultado fue considerado positivo cuando se observó una reacción a una dilución igual o mayor a 1:40. Se observó al microscopio la intensidad de la fluorescencia comparando cada suero problema con los controles positivos y negativos: a. Positivo: Se observa fluorescencia en lámina. b. Negativo: Ausencia de fluorescencia en lámina Elaboración del protocolo de atención Al finalizar el estudio se realizó un algoritmo que permitió la atención y el control de Trypanosoma cruzi en embarazadas. Tipo de estudio El estudio fue descriptivo y transversal, consistió en la detección de anticuerpos IgG e IgM contra Trypanosoma cruzi en embarazadas que asistieron a control prenatal a la Maternidad del Hospital Roosevelt. Diseño de muestreo Se realizó un muestreo por conveniencia en 379 embarazadas que asistieron a control prenatal al Departamento de maternidad del Hospital Roosevelt. La muestra se calculó por medio del programa Epi-Info 3.2.2 RESULTADOS En el presente estudio se estableció el porcentaje de positividad para anticuerpos IgG contra Trypanosoma cruzi en una muestra de 379 embarazadas que asistieron a su control prenatal al Hospital Roosevelt durante los meses de agosto a septiembre del año 2004. Así mismo, a la muestra que presentó la prueba positiva para anticuerpos IgG se les determinó anticuerpos IgM contra Trypanosoma cruzi. De las 379 embarazadas estudiadas, el 0.3% (1/379) presentó positividad a los anticuerpos IgG contra Trypanosoma cruzi y el 99.7% (378/379) no los presentó (tabla 1). Ninguna de las mujeres embarazadas reportó haber padecido de Enfermedad de Chagas con anterioridad. Tabla 1. Porcentaje de positividad para anticuerpos IgG contra Trypanosoma cruzi Chagas IgG Negativo Positivo Total Frecuencia (n) 378 1 379 Porcentaje (%) Porcentaje acumulado (%) 99.7 0.3 100.0 99.7 100.0 100.0 Fuente: Datos Experimentales. Se observó que la muestra positiva para IgG se encuentra en un rango de edad comprendida menor o igual a 15 años obteniendo un valor positivo alto (tabla 2). Tabla 2. Seroprevalencia y títulos de anticuerpos IgG contra Trypanosoma cruzi Fuente: Datos experimentales y Encuesta epidemiológica Análisis Se estimó el porcentaje de positividad de anticuerpos contra Trypanosoma cruzi para esta población. 19 En la distribución etárea de las mujeres que participaron en el estudio, los grupos comprendidos entre 21-25 años y 16-20 años fueron los más frecuentes, con un porcentaje de 28.5% y 22.7% respectivamente (tabla 3). Tabla 3. Distribución etárea de las mujeres incluidas dentro del estudio Rango de Edad Frecuencia (n) Porcentaje (%) Porcentaje acumulado (%) <15 10 2.6 2.6 16-20 86 22.7 25.3 21-25 108 28.5 53.8 26-30 82 21.7 75.5 31-35 61 16.1 91.6 36-40 29 7.6 99.2 41-44 3 0.8 100 Total 379 100 100 Fuente: Encuesta Epidemiológica. Las mujeres que se encontraban en su primer embarazo representaron el 33.8% (128/379) del grupo en estudio, de las cuales, el 0.3% (1/128) presentó anticuerpos IgG contra Trypanosoma cruzi (tabla 4). Tabla 4. Presencia de anticuerpos IgG contra Trypanosoma cruzi Vrs. Número de embarazos Tabla 5. Porcentaje de positividad de anticuerpos IgG contra Trypanosoma cruzi Vrs. Trimestre de embarazo Trimestre de embarazo Primero Segundo Tercero Total Frecuencia (n) 118 152 109 379 IgG Positivo 0 1 0 1 Porcentaje 31.1 40.1 28.8 100 Fuente: Datos Experimentales. Las mujeres que recibieron una o varias transfusiones sanguíneas representaron el 4.2% (16/379) del grupo en estudio, las que recibieron una transfusión sanguínea representaron el 3.2% (12/379) entre las cuales, se encontró el caso positivo de anticuerpos IgG contra Trypanosoma cruzi (tabla 6). Tabla 6. Presencia de anticuerpos IgG contra Trypanosoma cruzi Vrs. Número de transfusiones No. Transfusiones Frecuencia IgG IgG Porcentaje (n) Positivo Negativo 0 1 2 3 Total 363 12 2 2 379 0 1 0 0 1 363 11 2 2 378 95.8% 3.2% 0.5% 0.5% 100% Fuente: Datos Experimentales y Encuesta Epidemiológica. En relación al número de abortos, de las mujeres que participaron en el estudio, los grupos comprendidos entre 26-30 años y 21-25 años fueron los más frecuentes, con un porcentaje de 26.78% (22/82) y 24.1% (26/108) respectivamente (tabla 7). Fuente: Datos Experimentales. Tabla 7. Distribución etárea de las mujeres incluidas dentro del estudio Vrs. Número de abortos. Las mujeres que se encontraban en el segundo trimestre de embarazo representaron el 40.1% (152/379) del grupo en estudio, ante las cuales, se presentó, el único caso positivo de anticuerpos IgG contra Trypanosoma cruzi (tabla 5). Fuente: Encuesta Epidemiológica. 20 De las mujeres que participaron en el estudio, el 15.3% (58/379) reportó en la encuesta haber padecido alguna enfermedad de transmisión sexual (tabla 8). Tabla 8. Porcentaje de mujeres con infecciones de transmisión sexual Fuente: Encuesta Epidemiológica. En relación al lugar de nacimiento, el 78.1% nació en la ciudad capital, el 8.7% en Santa Rosa, el 6.6% en Jutiapa, el 4.0% en Chiquimula y el 2.6% nació en otros lugares (Quetzaltenango, Quiché, Escuintla) (tabla 9). Tabla 9. Porcentaje de mujeres según lugar de nacimiento Lugar de Nacimiento Ciudad capital Santa Rosa Jutiapa Chiquimula Otros Total Frecuencia (n) 296 33 25 15 10 379 Porcentaje Porcentaje (%) Acumulado (%) 78.1 78.1 8.7 86.8 6.6 93.4 4.0 97.4 2.6 100 100 100 Fuente: Encuesta Epidemiológica. A la muestra que presentó positividad de anticuerpos IgG contra Trypanosoma cruzi se le determinó anticuerpos IgM, para verificar la posible presencia de enfermedad de Chagas congénita, resultando la prueba negativa. Este estudio forma parte del proyecto Protocolo de evaluación de infecciones con potencial de transmisión perinatal en el Departamento de Maternidad del Hospital Roosevelt de la Ciudad de Guatemala y los resultados obtenidos con estos agentes infecciosos (tabla 10). Tabla 10. Resultados generales, Hospital Roosevelt Infección Toxoplasma gondii IgG Toxoplasma gondii IgM Citomegalovirus IgG Citomegalovirus IgM Rubéola IgG Rubéola IgM Herpes IgG Herpes IgM Chagas IgG Chagas IgM ResultadoResultado TOTAL Positivo Negativo 279 195 84 90 2 88 274 269 5 92 277 89 279 92 379 1 7 220 0 203 10 1 0 85 57 89 76 82 378 1 Fuente: Datos Experimentales. El número de casos incluidos en el estudio de prevalencia de la enfermedad de Chagas fue de 379, mientras que para el de los agentes TORCH fue de 279. A la muestra que presentó positividad en anticuerpos IgG contra Trypanosoma cruzi lamentablemente no se le determinó ninguna de las pruebas TORCH, por lo que no se cuenta con información de estos agentes. Al finalizar la investigación se realizó un algoritmo de diagnóstico para brindar asistencia al médico en el manejo de la enfermedad de Chagas causada por Trypanosoma cruzi en mujeres que asisten a su control prenatal en la unidad de Maternidad del Hospital Roosevelt y en neonatos de mujeres con resultado positivo. DISCUSIÓN DE RESULTADOS El porcentaje de positividad para la enfermedad de Chagas encontrado en las 379 muestras estudiadas, sirvió para determinar la prevalencia de anticuerpos anti-Trypanosoma cruzi en embarazadas que asistieron a su control prenatal al Hospital Roosevelt. El 0.3% (1/379) presentó positividad a los anticuerpos IgG contra T. cruzi y el 99.7% (378/379) no los presentó (tabla 1). Comparado con estudios realizados en otros países como Brasil y Argentina, los resultados son bajos ya que en estos países los porcentajes oscilan entre 1% y 2.5 %. Esto probablemente se debe a que el estudio fue realizado en un área no endémica y el muestreo se realizó al 21 azar debido al número de pacientes que llegan diariamente a control prenatal a dicho hospital (asisten alrededor de doscientas pacientes diarias). No obstante, aunque solo se haya encontrado un caso, este resultado es alarmante, porque siendo un área no endémica lo esperado es que no se encuentre ningún caso positivo. Todo lo contrario se esperaría si este estudio fuera realizado en un área endémica. En Guatemala, en la población materna de la enfermedad de Chagas, este resultado se vuelve importante para la implementación de una prueba en el control prenatal. A la muestra que presentó positividad a anticuerpos IgG contra Trypanosoma cruzi se le determinó anticuerpos IgM, para demostrar así la posible presencia de enfermedad de Chagas congénita, resultando la prueba negativa. Esto probablemente indica que la paciente tiene la enfermedad en estado indeterminado o latente. En el niño, si la madre se encuentra en estado indeterminado o latente podría representar el contagio de la enfermedad o solo el traspaso de anticuerpos maternos. Estos pacientes no tienen evidencia de la presencia de parásitos en sangre ni sintomatología, pero si puede ser identificada la enfermedad por la presencia de anticuerpos específicos (23). Lo que se sugiere en este caso, es realizarle la prueba para anticuerpos IgM contra T. cruzi a los dos meses después del primer control prenatal, para comprobar la seroconversión y así evitar la enfermedad de Chagas congénita. Generalmente la infección intrauterina del producto del embarazo conduce a un aborto espontáneo (31). Se observó que la muestra positiva para IgG se encuentra en el rango de edad comprendida menor o igual a 15 años y que el valor obtenido es positivo alto (tabla 2), lo cual es importante, ya que la paciente se encuentra probablemente en estado indeterminado. Al ser este su primer embarazo; implica un factor de riesgo para nuevos embarazos al estar en edad reproductiva. En estos pacientes, la enfermedad puede pasar desapercibida toda la vida o puede ser rápidamente activada durante una enfermedad severa o en condiciones de inmunosupresión (23, 31). En la distribución etárea de las mujeres que participaron en el estudio, los grupos comprendidos entre 21-25 años y 16-20 años fueron los más frecuentes, con un porcentaje de 28.5% y 22.7% respectivamente (tabla 3). Estos rangos se encuentran dentro de la edad fértil de la mujer en general, por lo que son los grupos a los que debe prestar mayor atención el Ministerio de Salud Pública y Asistencia Social 22 en todo control prenatal. A pesar de ello, estos grupos no presentaron seropositividad para anticuerpos IgG contra T. cruzi en este estudio, pero siendo estos grupos los de mayor frecuencia pueden llegar a desarrollar la enfermedad durante el embarazo causando la enfermedad de Chagas congénita. Es necesario en toda embarazada una prueba que detecte anticuerpos contra T. cruzi, en un control prenatal temprano, en especial en mujeres que se encuentran en su primer embarazo y/o en el segundo trimestre de embarazo; ya que las mujeres que se encontraban en su primer embarazo representaron el 33.8% (128/379) del grupo en estudio, de las cuales, el 0.3% (1/128) presentó anticuerpos IgG contra T. cruzi y las mujeres que se encontraban en el segundo trimestre de embarazo representaron el 40.1% (152/379) del grupo en estudio, entre las cuales se presentó el caso positivo de anticuerpos IgG contra Trypanosoma cruzi (tablas 4 y 5). Estos porcentajes pueden ser mayores, ya que la enfermedad de Chagas es clínicamente inespecífica y muchas veces no se notifica. Todo programa de control prenatal en Guatemala debe incluir el control obligatorio por T. cruzi durante el embarazo para detectar anticuerpos IgG e IgM en la madre. Si ambos anticuerpos resultan positivos, deberá tener control monitorizado la madre dentro del embarazo. En el momento del parto se debe determinar la presencia de anticuerpos IgM en el recién nacido así como la búsqueda del parásito. Una vez nacido y en el caso de estar infectado, se le debe administrar el tratamiento respectivo para así evitar daño futuro (38). Las mujeres que recibieron una o varias transfusiones sanguíneas representaron el 4.2% (16/379) del grupo en estudio, las que recibieron solo una transfusión sanguínea representaron el 3.2% (12/379) (tabla 6). En este grupo se encontró el porcentaje positivo de anticuerpos IgG contra Trypanosoma cruzi. Se confirma de esta manera, que el recibir transfusiones sanguíneas es un factor de riesgo y una forma de transmisión directa de la enfermedad, ya que el Trypanosoma cruzi puede sobrevivir hasta dos meses a 4°C en las bolsas de sangre almacenadas en los bancos de sangre. En áreas urbanas, ésta es la principal vía de transmisión y éste, el medio de extensión de la enfermedad hacia zonas no endémicas. (7). En relación al número de abortos, en las mujeres que participaron en el estudio, los grupos comprendidos entre 26-30 años y 21-25 años fueron los más frecuentes, con un porcentaje de 26.78% (22/82) y 24.1% (26/108) respectivamente (tabla 7). Esto probablemente indica, que el número de abortos no es un factor de riesgo directo para la enfermedad de Chagas congénita, pero si debe ser tomado en cuenta dentro del programa de control prenatal en Guatemala y el control obligatorio por T. cruzi durante el embarazo para detectar anticuerpos IgG e IgM en la madre. De las mujeres que participaron en el estudio, el 15.3% (58/379) reportó en la encuesta haber padecido enfermedades de transmisión sexual (tabla 8). Aunque no está totalmente confirmado, este es otro medio de transmisión de la enfermedad de Chagas y hasta la fecha, existen muy pocos casos descritos y claramente documentados en la literatura (13). No se puede establecer que el lugar de nacimiento sea un factor de riesgo ya que el estudio se realizó en un área no endémica, por la que la ciudad capital representó el mayor porcentaje con un 78.1% (tabla 9). Todo lo contrario se esperaría si este estudio fuera realizado en un área endémica, ya que tendrá mayor riesgo de contagio una persona nacida en un área endémica, que una persona no nacida en un área endémica. Este estudio forma parte del proyecto Protocolo de evaluación de infecciones con potencial de transmisión perinatal en el Departamento de Maternidad del Hospital Roosevelt de la Ciudad de Guatemala, los resultados expuestos en todo el proyecto de las distintas enfermedades estudiadas ratifican la importancia de implementar estas pruebas dentro del programa de control prenatal en Guatemala (tabla 10). En este caso la importancia se centra en implementar dentro de este programa, el control obligatorio por T. cruzi durante el embarazo para detectar anticuerpos IgG e IgM en la madre. Debido al número de casos requeridos para este estudio se desconoce si la muestra que presentó positividad en anticuerpos IgG contra Trypanosoma cruzi se le determinaron las pruebas para otros agentes del proyecto Protocolo de evaluación de infecciones con potencial de transmisión perinatal en el Departamento de Maternidad del Hospital Roosevelt de la Ciudad de Guatemala, en virtud de ser el numero de muestras para este estudio, mayor al resto de las otras pruebas realizadas. Al finalizar la investigación, se realizó un algoritmo de diagnóstico el cual brindará asistencia al médico en el manejo de la enfermedad de Chagas causada por Trypanosoma cruzi en mujeres que asisten a su control prenatal en la unidad de maternidad del Hospital Roosevelt y en neonatos de mujeres con resultado positivo. Las embarazadas en riesgo de adquirir la enfermedad son aquellas seronegativas para anticuerpos contra Trypanosoma cruzi, ya que pueden adquirir la enfermedad de Chagas aguda durante la gestación; en ellas el control serológico debe ser frecuente. Cuando los estudios serológicos detectan anticuerpos contra Trypanosoma cruzi ya sea IgG o IgM es importante determinar el momento en que adquirió la enfermedad, si fue antes o después de la concepción, para evitar secuelas graves en neonatos dependiendo el trimestre en el que sea adquirido el parásito. Los resultados de este estudio dejan ver claramente que la enfermedad de Chagas congénita es de gran importancia dentro del control prenatal, por ser Guatemala un país en donde esta enfermedad es endémica y el riesgo de que la adquiera una embarazada, es determinante para el producto del embarazo, ya que podría significar trastornos tales como, prematurez, taquicardia persistente, diátesis hemorrágica, miocarditis y aborto espontáneo (31). CONCLUSIONES 1. El porcentaje de positividad para la enfermedad de Chagas encontrado en las 379 muestras estudiadas, es 0.3% para anticuerpos IgG contra T. cruzi. 2. A la muestra que presentó positividad a anticuerpos IgG contra T. cruzi se le determinó anticuerpos IgM, resultando la prueba negativa. 3. Para la muestra positiva, se logró establecer asociaciones de factores de riesgo y la seropositividad de anticuerpos; como la edad, periodo de embarazos, número de transfusiones y enfermedades de transmisión sexual. 4. Se logró ampliar el protocolo de evaluación de infecciones con potencial de transmisión perinatal por medio del algoritmo de diagnóstico, el cual brinda asistencia al médico para el manejo de la enfermedad de Chagas causada por Trypanosoma cruzi en mujeres que asisten a su control prenatal en la unidad de maternidad del Hospital Roosevelt y en neonatos de mujeres con resultado positivo. 23 RECOMENDACIONES 1. Realizar un estudio similar en áreas endémicas, para respaldar así este estudio y su implementación dentro del plan de control prenatal, para evitar el contagio de la Enfermedad de Chagas congénita. 2. Implementar la prueba de anticuerpos IgG e IgM contra Trypanosoma cruzi para todas las embarazadas que asisten a control prenatal en cualquier entidad pública o privada, sabiendo que la determinación de anticuerpos IgM es más útil para evaluar la presencia de una enfermedad activa. 3. En toda madre con anticuerpos IgG positivo o negativo al inicio del embarazo, es necesario monitorear los anticuerpos IgM en cada trimestre del embarazo, para observar seroconversión y enfermedad activa. 4. Determinar el nivel de anticuerpos IgM contra Trypanosoma cruzi a todos aquellos neonatos nacidos de mujeres positivas para estos anticuerpos, ya que pueden presentar una enfermedad activa y ser portadores del parásito. 5. Difundir este estudio en los diferentes centros asistenciales para manifestar la importancia de implementar la determinación de enfermedad de Chagas durante el embarazo en todas las mujeres que asisten a control prenatal. 6. Difundir entre el personal médico el algoritmo de diagnóstico formulado como un apoyo en el manejo de enfermedad de Chagas causada por Trypanosoma cruzi en embarazadas y neonatos. AGRADECIMIENTOS Se agradece a Dios por ser el centro de todas las cosas, así como al Departamento de Maternidad del Hospital Roosevelt por su colaboración, al Departamento de Citohistología de la Facultad de Ciencias Químicas de la Universidad de San Carlos de Guatemala y al Laboratorio Microbiológico de Referencia -LAMIR- por su tiempo y ayuda al permitir el uso de sus instalaciones. A la Licda Rosario Hernández y Dr. Roberto Flores por su tiempo y ayuda en las revisiones de esta investigación. REFERENCIAS 1. Jawetz E, et al. Manual de Microbiología Médica. 8° edición. Editorial El manual moderno S.A. México, D.F. 1998. Pp. 534-549. Brown H. Trad. Dr. Fabre F. Parasitología clínica. 3° edición. Editorial Interamericana. México, D.F. 1998. Pp. 322-364. Carrada-Bravo T. Tripanosomiasis americana. Boletín Médico. Hospital Infantil. México. 1983. Pp. 40: 2. 3. 24 4. 5. 6. 7. 8. 9. 10. 11. 12. 13. 14. 15. 16. 17. 18. 408-416. Brener Z. Patogénesis e inmunopatología de Enfermedad de Chagas Crónica. Mem. Inst. Oswaldo Cruz, Río de Janeiro 1987, Suppl. 82: Pp. 205-213. Atias A. Parasitología clínica. 3° edición. El manual moderno. México, D.F. 1991. Pp. 88: 197. Matta V, et al. Transmisión congénita y Evolución Fisiopatológica de la enfermedad de Chagas: Chiquimula, (informe de la Dirección General de Investigación, DIGI. Universidad de San Carlos de Guatemala, Fac. de Ciencias Químicas y Farmacia). Guatemala 1990. Pp. 1-2. Matta V, et al. Transmisión congénita de la Enfermedad de Chagas. III congreso Nacional de Microbiología. Memorias Guatemala 1986- Pp. 127-131. Freilij H, Altcheh J. Enfermedad de Chagas/ Chagas congénito. Buenos Aires, Argentina 1994. Cap 15: Pp. 267. Sociedad Argentina de Pediatría. Chagas. Libro Azul de Infectología Pediátrica. 1° edición. Buenos Aires, Argentina. 1998. Pp. 6-69 Jorg ME. Tripanosoma cruzi Humana. Buenos Aires, Argentina. 1974. Pp. 345: 567-578. Leonard J. Carlos Chagas, Pionero de la salud en el interior de Brasil. Bol. Of. Sanit. Panamá. 1998. Pp. 110-185. De Souza, W. Cell Biology of Trypanosoma cruzi Int. Rev. Citología. Brasil. 1997.Pp. 86:197. Szarfmann A, et al. Inmunologic & Immunopathologic studies in Congenital Chagas Diseased. Clin. Immun. An Immunologyc. USA.1975. Pp.4: 489-499.De Facultad de Ciencias Médicas. Revista Médica. Volumen XVI. Fase II. Epidemiología de la enfermedad de Chagas. Guatemala: Universidad de San Carlos. 1977 Pp.4 Brown H. Parasitología. 5° edición. Editorial Interamericana. México, D.F. 1977. Pp. 44-45. Sociedad Argentina de Pediatría. Consenso de infecciones perinatales. Buenos Aires, Argentina. 1999. Pp. 23-34. Biancardi M, et al. Determinación de anticuerpos anti-F2/3 en pacientes con Chagas congénito. Corral RS. VI Congreso Argentino de Protozoología y enfermedades parasitarias, Huerta Grande, Córdoba, 2000. Luquetti AO. Diagnóstico y tratamiento de la enfermedad de Chagas. Sociedad Argentina de Pediatría. Universidad de Buenos Aires, Argentina 2003. Fecha de revisión: 28/03/2003. Disponible en: www.minsa.gob.pe/infovigia/normas/chagas/capIV.htm PARTICIPACIÓN DEL PERSONAL DE ENFERMERIA EN LA ATENCIÓN A PACIENTES PEDIATRICOS, QUE SON PORTADORES DEL VIH/SIDA y / o EXPUESTOS AL MISMO Por: Licda. María Eugenia Luarte Rodríguez El avance de la enfermedad del VIH en los bebes y niños pequeños es muy rápido en comparación con el de los adultos, aunque en las manifestaciones de la enfermedad varían consideraciones de un niño a otro, la mayoría de los niños presentan síntomas relacionados con el VIH a los 12 meses de edad y la mitad de los niños infectados durante el embarazo o el parto, morirán antes de cumplir los dos años. Dentro de los síntomas más comunes del VIH/sida durante la infancia se pueden mencionar el crecimiento inapropiado, infecciones recurrentes especialmente neumonías y encefalopatías relacionadas con el VIH, contándose también la tuberculosis, enfermedad que se asocia a un elevado índice de morbi mortalidad. Tratar a niños con VIH, por parte del personal de enfermería, requiere de niveles de conocimientos científicos, así como la actitud de servicio, que debe de poseer el personal de enfermería que atiende este tipo de pacientes, pues son personas que por su condición de salud necesitan mucho apoyo en todos los aspectos que lo conforman como ser humano para apoyarles en la recuperación de su salud. El Personal de Enfermería, es el primer contacto existente entre los servicios de salud, y las personas que acuden al hospital buscando quien pueda apoyarlos en su proceso de Salud - Enfermedad, en éste caso niños a quienes se les ha detectado positividad del virus del inmunodeficiencia humana, o los ya enfermos con Síndrome de Inmuno Deficiencia Adquirida (SIDA). La Enfermera es un eslabón de gran importancia en la atención al Paciente Pediátrico con VIH/SIDA, y/o seguimiento de niños expuestos, debido a que es ella quien informa, orienta y retroalimenta la acciones destinadas a mejorar la calidad de vida de los pacientes, especialmente las necesidades emocionales y espirituales, con la finalidad esencial de promover su bienestar y mantener su equilibrio afectivo, para enfrentar las exigencias de la enfermedad, por lo que es importante hacer notar algunos aspectos que caracterizan a la enfermera, en su profesión: Ø La preocupación de la enfermera por el bienestar del niño. Ø Las necesidades del desarrollo del niño, las cuales la enfermera debe ser muy observadora, para tomar en cuenta que aun en los niños la atención debe ser individualizada, y con respuesta a las necesidades personales que cada uno presenta. Ø La atención de enfermería se debe dar en la unidad familia-niño. Ø Enfermería emplea un enfoque interdisciplinario para planear y dar atención, lográndose a través del tiempo conocer mas a fondo las necesidades que tienen los niños dentro y fuera del hospital. Ø Atiende problemas éticos, morales, espirituales y legales que se presentan normalmente en la atención a la salud. Ø El profesional de enfermería precisa de conocimientos científicos, técnicos y humanísticos, para ganarse la confianza y el respeto del enfermo y su familia. El papel de Enfermería es de vital importancia pues proporciona atención adecuada, basada en conocimientos científicos y éticos, los cuales van estrechamente ligados con el aporte de el equipo multidisciplinario de salud, para lograr la recuperación de los niños en todos sus aspectos (Psíquico, Farmacológico, Nutricional y Apoyo Social ), reforzando la 25 adherencia y las recomendaciones especificas que el médico indica, y que muchas veces las personas no le preguntan al médico sus dudas si no lo hacen a través de la enfermera, pues es ella quien se encarga de generar un clima de confianza, para el seguimiento de los niños y sobretodo asegurar que regresen a sus citas médicas. La comunicación efectiva constante y continua con el equipo interdisciplinario de salud, es una de las acciones más importantes, en la atención que se brinda al paciente pediátrico pues se coordinan actividades de manera integral con la finalidad de dar respuestas a las necesidades de los niños que sufren de ésta Enfermedad. Dentro de las acciones más importantes que realiza el personal de enfermería, podemos mencionar: Coordinación y Organización del trabajo conjuntamente con el equipo multidisciplinario que atiende en la clínica (médicos, Psicóloga, Farmacéutica, nutricionista y Trabajadora Social). Constatar el seguimiento, asistencia y cumplimiento de los niños en sus citas programadas, para asegurarse del progreso en su salud. Extracción de muestras de laboratorio, para el control de los niños. Pre-Consejería, Post-Consejería y orientación a los padres de familia y / o familiares de los niños que se han quedado como responsables de los mismos, cuando asisten por primera vez a la clínica. Ofertaje de pruebas de VIH a los niños que asisten a la emergencia de pediatría y niños que están ingresados en las distintas áreas del Hospital. Brindar consejo nutricional para los neonatos, producto de madres VIH positivas, ofreciendo las opciones de manera objetiva, racional e individualizada. Prevención de la ORFANDAD a través del principio de Preservación de la Madre VIH positiva. Fortalecer el Acceso al diagnostico y tratamiento oportuno de los niños expuestos y afectados por el VIH. Ø Ø Ø Ø Ø Ø Ø Ø Hay que reconocer que es la Enfermera la persona que esta más cerca de los pacientes, (padres y/o familiares), acompañándolos, escuchándolos, orientándolos y apoyándolos en su proceso de recuperación de la salud. Las personas que conviven con el VIH/sida están sometidas a sufrir de estigma y discriminación social lo cual les limita las manifestaciones emocionales y de afecto, por lo que es importante y necesario que el Personal de enfermería promueva en la familia y el enfermo el respeto y reconocimiento como persona integrales, reconociendo como necesidades emocionales los requerimientos mentales y sentimientos que influyen en el estado de animo, en la satisfacción del autoestima, el aprecio, reconocimiento, la pertenencia, el respeto, el amor y la confianza, la dignidad y seguridad, que son requerimientos esenciales en la recuperación de la salud de los enfermos con enfermedades de éste tipo. Las necesidades emocionales y espirituales son inherentes a la condición humana, siendo los portadores del VIH/sida, las personas que están carentes de las mismas, por lo que se hace necesario que la enfermera sea la persona ideal que ayude en la satisfacción de estas necesidades, ya que las mismas se encuentran francamente disminuidas o insatisfechas y corresponde al personal de salud, específicamente al profesional de enfermería, el lograr la satisfacción de las mismas mediante la implementación de acciones enmarcadas en la dignidad de la persona que permita su inserción en el seno familiar . Cuadro No. 1 Número de pruebas realizadas en el área de Pediatría del hospital Roosevelt, Enero a Diciembre del año 2008 Áreas de Tamizaje Emergencia Hospitalizados Consulta Externa TOTAL 26 Pruebas realizadas M F TOTAL 1810 1428 3238 597 519 1116 Pruebas positivas M F TOTAL 11 15 26 6 2 8 204 185 389 2611 2132 4743 14 7 31 24 21 55 Debido al incremento de VIH en los niños, se creo la necesidad de que el personal de Enfermería ofertara la prueba, en las distintas áreas de pediatría, Emergencia y servicios de encamamiento, encontrándose el mayor número de casos positivos en las áreas de emergencia, siendo la mayoría de éstos pacientes los que fallecen; debido a la etapa en que se encuentran (fase terminal), la probabilidad de vida que ellos representan es muy poca, lo cual repercute en el incremento de mortalidad infantil, pues dicha infección no ha sido detectada en el momento oportuno, para poder darle el seguimiento que amerita y tratar de recuperar la salud de los niños que la padecen. La clínica de Consulta Externa se encarga de darle el seguimiento que compete a los niños que han egresado de los servicios y darles el seguimiento a los niños que han sido referidos por medio de referencias de hospitales y centros de salud. La realización de la prueba en sitios claves como emergencia y consulta externa facilita la obtención de resultados, evitando la realización de tramites que en un momento dado podrían redundar en la perdida de algún caso, pues los padres o encargados del niño siempre están presentes en estos servicios y disponibles para la Consejería. MANEJO DEL NIÑO EXPUESTO AL VIH POR TRANSMISION VERTICAL § Cuadro No. 2 Seguimiento de casos de niños positivos y expuestos, en el área de Pediatría del Hospital Roosevelt, Enero a Diciembre 2008 CASOS TOTAL Masculinos Femeninas Nuevos VIH (+) Nuevos expuestos Inican TX. ARV Abandono de TX. Fallecidos 31 76 27 5 12 24 54 26 2 5 Total 55 130 53 7 17 El papel de enfermería en el área de emergencia es detectar niños con sospecha de VIH, quienes consultan por alguna infección oportunista o ya en estado terminal de la enfermedad, quienes son los que fallecen con más facilidad. § § § El inicio del seguimiento del niño VIH Expuesto inicia desde el momento en que se realiza el Tamizaje a la madre Debe darse plan educacional a la madre sobre la importancia del seguimiento en la consulta externa para su niño, el cual será útil para realizarle el diagnostico, observar complicaciones y efecto adversos. Además del tratamiento con ARV a la madre, al recién nacido se le debe iniciar Zidovudina a dosis de 2mg/Kg/dosis cada 6 horas de la suspensión de 50 mg. / 5ml, durante 6 semanas. En prematuros se usa la misma dosis pero cada 12 horas, y se cambia a cada 8 horas a partir de la segund semana de vida. El inicio del tratamiento no se debe demorar má allá de las primeras 48 horas de vida, éste se debe administrar aún y cuando la madre no haya recibido antirretrovirales por cualquier razón, incluyendo aquellos casos en los que a la madre se le diagnostico durante el trabajo de parto o al bebe post natalmente. 27 Se debe explicar a la madre que no amamante al pecho al bebe por el riesgo de transmisión por esta vía, salvo casos muy especiales, decisión que lleva a cabo el medico, y se le debe informar que existe un programa de leche maternizada por parte de la Clínica de Infecciosas de Pediatría del Hospital Roosevelt, donde se le provee de esta leche a bajo costo, o si sus recursos se lo permiten puede adquirirla en las farmacias del estado. La primera cita del recién nacido es a las 3º. semana de vida para readecuar la dosis de Zidovudina de acuerdo al peso, evaluando posibles efectos adversos de la misma, también se aprovecha para detectar el conocimiento que la madre posee respecto a la administración de las cantidades correctas del medicamento. La segunda cita del bebe es a la 6º. Semana, momento en el cual se suspende la Zidovudina, y se inicia Trimetoprim-sulfametoxazol, a dosis de 150 mgs. / ml / 2 veces. / Día. En base al Trimetoprim, dividido entre 2 dosis 3 veces por semana o 5mg/Kg/día como profilaxis para infección por Pneumocystis Jiroveci, la cual produce neumonía fatal en niños VIH positivos. La suspensión es de 40 mgs de Trimetoprim por 5 ml. Posteriormente se evalúa al niño cada 3 meses, hasta cumplir 18 meses de vida, monitoreando su crecimiento y desarrollo, así como el cumplimiento con el esquema de vacunas. Es importante que, si la madre tiene otros hijos menores de 15 años los traigan a la clínica durante el seguimiento a fin de realizarles la prueba del VIH. Esto es aun y cuando estén asintomáticos. Se aconseja administrar las respectivas vacunas de acuerdo a la edad del niño, según el esquema llevado a cabo en la población general, salvo contraindicación medica. Se realiza un examen de carga viral mediante PCR de RNA, al mes y a los 4 meses de nacidos a los niños que fueron manejados a través del protocolo de transmisión vertical. Éstos exámenes pueden hacerse antes del mes, en aquellos niños que no se les dio éste tipo de seguimiento, o ésta fue incompleta; así como otros factores de riesgo tales como: RPMO, prematurez, infecciones peri natales, embarazos gemelares, parto vía vaginal, etc. Posteriormente se debe seguir al bebe con pruebas de Anticuerpos, Elisa y Prueba rápida, a los 9, 12 y 18 meses (hasta que se vuelvan negativas es decir se alcance el estado de serorreversion). § § § § § § § § § 28 § § § § § § § § Un niño se considerara infectado si presenta una carga viral detectable, enfermedades definitorias de SIDA, síntomas sugestivos, o prueba de anticuerpos persistentemente positiva después de los 18 meses de edad. Cualquiera de estos criterios o una combinación de los mismos. Si se tiene duda con el resultado de la carga viral se debe confirmar con un segundo resultado. Un niño se considera no infectado con el VIH, si presenta CV indetectable, ausencia de síntomas, y/o por lo menos 2 pruebas de anticuerpos negativas entre los 6 y 18 meses; esto en el contexto de no lactancia materna. Si el bebe fuera amamantado esta situación invalida las pruebas, debiendo reiniciarse el algoritmo de 6-12 semanas luego de haberse suspendido la lactancia materna. Todo niño nacido de madre VIH positiva se considera en la categoría de expuesto al VIH toda vez no se ha realizado el diagnostico. Se debe tener presente que en los niños menores de 18 meses no existe una prueba única que haga el diagnostico en un momento determinado ya que este se hace en el tiempo a través del seguimiento que se le hace al niño. Dentro de los laboratorios que se realizan aparte de las pruebas diagnosticas están: hematologia, pruebas hepáticas, y pancreáticas, niveles de enzimas como CPK, DHL, con el fin de descartar toxicidad por el uso de ARV utilizado por la madre durante la gestación, y el uso de AZT en el bebe, Estas pruebas se realizan a los 3 y 6 meses, si se diagnostica anemia se debe tratar con suplementos de hierro, y realizar las pruebas que fueren necesarias ante el aparecimiento de otras complicaciones como: elevación de transaminasas, hiperlactatemia, pancreatitis y otras. Se deben buscar enfermedades oportunistas en la madre que puedan infectar al recién nacido por vía vertical y cuyo potencial infectante aumenta cuando coexisten con el VIH. Se hacen en el recién nacido pruebas serológicas para TORCH, VDRL, Panel de Hepatitis, a los 3 meses de vida o antes, si la madre presenta alguna de estas serologias positivas o clínica que sugiera tales infecciones. Esto es valido incluso para los niños expuestos al VIH que no se consideren infectados. Es muy importante recalcar a la madre que el seguimiento al recién nacido no se lleva en la clínica de adultos sino que existe un área especifica para ello en la Consulta Externa de Pediatría, (clínica numero 118). CONSIDERACIONES GENERALES: Más del 80 % de nuestra población pertenece a un grupo social de pobreza y extrema pobreza, lo cual limita su asistencia a la clínica para seguimiento y prescripción tanto de medicamentos antiretrovirales como al acceso a alimentos, favoreciendo el desarrollo de infecciones oportunistas, que se acentúan aun más debido a las condiciones de hacinamiento en las que viven (escaso o nulo acceso a agua potable, servicios sanitarios, higiene alimentaría, etc.) El 25 % de los niños que se atienden son huérfanos de padre, madre o ambos y el 18% son hijos de madres solteras. Existen problemas de índole cultural como: analfabetismo, barrera lingüística, etc. lo cual influye en la falta de comprensión de la enfermedad y tratamiento. El 50% de los niños menores de 6 meses atendidos en la clínica presentan algún grado de desnutrición debido al limitado acceso a leche maternizada de la cual depende su alimentación, ya que se desaconseja la lactancia materna para reducir el riesgo de infección por el VIH a través de esta vía. No se cuenta con un programa de alimentos básicos que pueda ofrecérseles a las familias afectadas por el VIH. Es de gran satisfacción para todo el equipo de salud, saber que los niños conservan su bienestar integral, pues ello es muestra que todos los esfuerzos realizados no fueron en vano. BIBLIOGRAFIA 1. Programme: Community Development and Social Policies Project: Health and Nutrition, HIV Prevention of Transmission from Mother to Child and Pediatric HIV Care. Report Period January-June 2007 Guatemala, September 2007. El 33 % de la población general de nuestra clínica presenta algún grado de desnutrición y el 44% de los niños presentan anemia, debido a la poca disponibilidad de alimentos y a la infección por VIH. 2. GUIA DE ORIENTACIÓN ÁREA PEDIATRICA, Recopilación de documentos elaborados por Dr. Julio Juárez y equipo multidisciplinario de la Clínica de Enfermedades Infecciosas de Pediatría. Febrero 2008. El 70 % de los niños VIH positivos presentan algún tipo de retardo en el crecimiento, secundario al diagnóstico tardío lo cual predispone a infecciones oportunistas que junto a la escasez de alimento contribuyen al desarrollo de desnutrición crónica. 3. Recopilación de datos e informes, elaborados por Dr. Julio W. Juárez, Jefe de la Clínica de Enfermedades Infecciosas de Pediatría, Hospital Roosevelt. Año 2008. Entrevista directa a personal multidisciplinario de la Clínica de Enfermedades Infecciosas de Pediatría, Mayo 2009. Necesidad de transfusiones sanguíneas, en aquellos niños que presentan alto grado de anemia, debido a que no se cuenta con eritropoyetina situación que afecta la sobrevida de estos niños. 4. 5. Rabkin, El-Sadr, y Abrams: El Manual Clínico de Columbia © Septiembre 2004 6. Programa de Prevención de la Transmisión Vertical, Del VIH-SIDA, Hepatitis B y Sífilis. Proyecto Piloto, agosto 2006, Dr. Carlos R. Mejia Villatoro. 7. Tesis Conocimientos, actitudes y prácticas de VIH/SIDA en personal médico, enfermería y laboratorio, Hospital Alemán Nicaragüense, Enero 2009. Dra. Michelle Escobar Montenegro, Residente de Medicina Familiar. 29 30 Profilaxis Antibiótica, Evaluación de la Adherencia al Protocolo e Impacto en la Prevención de Infecciones en el Sitio Quirúrgico, en el Servicio de Neurocirugía del Hospital Roosevelt Chocó, A.1 ; Mejía, C.2 1Químico Farmacéutico, autor 2 Especialista en Enfermedades Infecciosas. Resumen Se realizó un estudio de cohortes prospectivo que comprendió a pacientes que fueron intervenidos por procedimientos neuroquirúrgicos con el objetivo de evaluar la eficacia de la profilaxis y el impacto de la adherencia en la prevención de infecciones del sitio quirúrgico. 96 pacientes del total de intervenidos de octubre a diciembre de 2005 y que cumplieron con los criterios de inclusión del estudio fueron seguidos durante los 30 días posteriores al procedimiento realizado. De los mismos, 67 (69.8%) recibieron profilaxis antibiótica, 71 (74%) no cumplieron con el protocolo de profilaxis antibiótica de neurocirugía y 11 (11.46%) desarrollaron infección del sitio quirúrgico (ISQ). Se pudieron identificar como factores de riesgo asociados a desarrollo de ISQ a los días de estancia operatoria (más de 3 días) e índice de riesgo NNIS mayor a 1. A la vez, la administración de todas las dosis, el comienzo correcto de la profilaxis antibiótica o PA y la administración del antibiótico postoperatorio no terapéutico pudieron identificarse como factores protectores contra ISQ. Se usó para tal evaluación un modelo univariante y otro multivariante. El índice de riesgo NNIS resultó significativo para la muestra estudiada a partir de la puntuación 2. Se presentaron 152 faltas de adherencia al protocolo de Neurocirugía que afectaron a un total de 71 pacientes. La mayor causa de no adherencia fue el comienzo incorrecto de la profilaxis, seguido por la administración de antibiótico postoperatorio no terapéutico, y la no administración de alguna dosis de recuerdo. La no elección del antibiótico correcto o de la dosis correcta (cantidad) no constituyó un caso común de no adherencia (menos del 5% del total de los casos de no adherencia). Por medio del enfoque de riesgo se determinó que la profilaxis resultó efectiva cuando el comienzo fue correcto y cuando se administraron todas las dosis necesarias al paciente; si se necesitó profilaxis y no se dio, la variable correspondiente no resultó estadísticamente significativa pudiendo deberse al efecto de la administración de antibiótico postoperatorio no terapéutico usado como una extensión innecesaria de la profilaxis (factor de confusión). La incidencia global de ISQ en el servicio fue de 11.46% y de 7.69% para cirugías electivas de columna, cifras no permisibles para procedimientos neuroquirúrgicos según la literatura consultada. Sin embargo, las tasas de incidencia específicas de ISQ para infecciones superficiales, profundas y de órgano o espacio, así como ISQ en procedimientos electivos de cráneo (5.0%) se encontraron dentro cifras aceptables. La alta incidencia, incluso para pacientes con PA (10.45%) se atribuyó a un uso no racional de los antibióticos y al alto grado de no adherencia al protocolo de profilaxis antibiótica de Neurocirugía. Introducción La incidencia de infecciones adquiridas durante la hospitalización o nosocomiales que muestran los establecimientos de salud es uno de los indicadores de la calidad de la atención médica más real y conocido, por lo que debe existir una preocupación importante a nivel clínico y administrativo de coordinar esfuerzos para minimizar los riesgos que tienen los pacientes de sufrir algún tipo de infección de esta naturaleza. Se estima que una tercera parte de las infecciones nosocomiales corresponden a infecciones del sitio quirúrgico, es decir aquellas que ocurren dentro de los 30 días de una intervención quirúrgica determinada. Además se sabe que más de dos tercios de las muertes debidas a infecciones nosocomiales, corresponden a infecciones del sitio quirúrgico. La profilaxis antibiótica (PA), usada adecuadamente y en conjunto con una serie de buenas prácticas clínicas y una buena técnica quirúrgica, constituye una considerable medida de control y prevención de la infección del sitio quirúrgico. Los protocolos de aplicación de PA deberán incluir medidas estandarizadas y específicas, propias de cada hospital y de cada servicio, ya que la incidencia de la infección del sitio quirúrgico varía de hospital a hospital y de procedimiento quirúrgico a otro. La evaluación periódica de la efectividad de estos protocolos así como del cumplimiento de los mismos por 31 parte del personal de salud pertinente es también necesaria para determinar el impacto de éstos en la prevención de infecciones del sitio quirúrgico. En la presente investigación de cohortes, se evaluó el impacto de la profilaxis antibiótica en la prevención de infecciones del sitio quirúrgico en el Servicio de Neurocirugía del Hospital Roosevelt y el nivel de cumplimiento o adherencia al protocolo usado en dicho servicio. Durante los tres meses que duró el estudio se hizo el seguimiento, hasta 30 días después de la intervención quirúrgica, de pacientes que recibieron profilaxis antibiótica durante su hospitalización y así se determinó la incidencia de infección del sitio quirúrgico. Materiales y Métodos Población y Muestra del Estudio Población Todos los Pacientes intervenidos por un procedimiento neuroquirúrgico que ingresan al Servicio de Neurocirugía del Hospital Roosevelt. Muestra Pacientes intervenidos por un procedimiento neuroquirúrgico que ingresaron al Servicio de Neurocirugía del Hospital Roosevelt durante los tres meses que duró el estudio. Medios Recursos Humanos · Autor: Br. Jaime André Chocó Cedillos, estudiante de Química Farmacéutica. · Asesor: Dr. Carlos Mejía Villatoro, Médico Internista e Infectólogo. · Revisora: Licda. Elenora Gaitán Izaguirre, Química Farmacéutica, Docente. · Personal médico del Servicio de Neurocirugía del Hospital Roosevelt. Recursos Institucionales · Centro de Documentación de la Facultad de Ciencias Químicas y Farmacia, CEDOBF. · Centro de Información de Medicamentos, CEGIMED. · Biblioteca de la Facultad de Medicina, USAC. · Comité de Control de Infecciones Nosocomiales del Hospital Roosevelt. · Servicio de Neurocirugía del Hospital Roosevelt. 32 · Unidad de Informática y Biometría, Facultad de Ciencias Químicas y Farmacia, USAC. Métodos Plan general · Revisión bibliográfica. · Diseño del estudio. · Selección de la muestra. · Recolección de datos para plan piloto. · Validación de boleta de recolección de datos en base a plan piloto. · Recolección de datos por medio de boleta diseñada para el servicio que incluyó datos preoperatorios, peri operatorios y post operatorios para evaluación del paciente a su egreso del hospital y a los 15 y 30 días después de la intervención quirúrgica por medio de la visita a su residencia o por vía telefónica. · Realización de un programa para cálculo de ji cuadrado en tablas de contingencia. · Estadística descriptiva de los datos. · Evaluación de la adherencia determinando el grado de cumplimiento por parte del personal pertinente a protocolo consensuado para el servicio de Neurocirugía. · Evaluación del impacto de la profilaxis antibiótica en la prevención de infección del sitio quirúrgico por medio de la asociación de ésta con la incidencia de ISQ. · Obtención de conclusiones, recomendaciones y datos estadísticos a partir del análisis de datos. · Validación de un modelo para monitorear incidencia de ISQ y de recursos utilizados. Diseño de la Investigación Investigación observacional prospectiva, analítica, longitudinal. Diseño Estadístico Descripción de datos para organización, resumen y análisis de los datos. Análisis univariante de X2 y análisis multivariante de regresión logística; cálculo de Tasas de Incidencia e índices de disparidad (Odds Ratio) para variables significativas. Diseño de Muestreo Muestreo por conveniencia (no probabilístico) tomando como muestra a todos los pacientes que en un periodo de 90 días fueron hospitalizados y cumplieron con los criterios de inclusión. Criterios de inclusión: Pacientes femeninos y masculinos que ingresaron al servicio de Neurocirugía del Hospital Roosevelt y fueron intervenidos quirúrgicamente con carácter programado y emergencia, a los cuales se les administró o no profilaxis antibiótica durante el periodo que duró el estudio. Resultados Gráfico I. Pacientes que cumplieron con los criterios de inclusión durante los 90 días que duró el estudio Criterios de exclusión: Pacientes que ingresaron al Servicio de Neurocirugía y que según criterios clínicos, presentaban infección previa (absceso del cerebro, ventriculitis, empyema subdural y meningitis). Pacientes que hayan recibido quimioterapia en último mes o que anterior al procedimiento realizado recibieron más de 15 mg de corticosteroides diariamente. Así mismo, aquellos pacientes que recibieron terapia antimicrobiana hasta 7 días antes de la intervención practicada. Pacientes con inmunodepresión severa asociada a un proceso infeccioso como SIDA o alguna otra enfermedad no infecciosa. Pacientes que fallecieron antes de los 30 días de seguimiento sin presentar signos de ISQ. Análisis e interpretación de resultados Se trabajó con una muestra que incluyó a todos los pacientes que cumplieron con los criterios de inclusión y que recibieron o no profilaxis antibiótica prequirúrgica, y con otra submuestra de pacientes que recibieron profilaxis antibiótica. Sobre la submuestra de pacientes que recibieron profilaxis antibiótica, el grupo control estuvo constituido por los pacientes que recibieron profilaxis antibiótica prequirúrgica y no desarrollaron ISQ. El grupo estudio estuvo constituido por los pacientes que recibieron profilaxis antibiótica prequirúrgica y desarrollaron ISQ. Tabla I. Urgencia de las cirugías realizadas y casos de ISQ por urgencia de cirugía realizada, Presentación Total pacientes Electiva Emergencia ISQ en cirugías electivas ISQ en cirugías por emergencia 41 55 3 8 % 42,7 57,3 7,3 14,5 Gráfico II. Región anatómica de la cirugía y casos ISQ Sobre el resumen y organización de datos por estadística descriptiva se realizó un análisis univariante de X2 (IC 95%) y un análisis multivariante con regresión logística, para evaluar la significancia de los factores relacionados con desarrollo de ISQ. Con el mismo enfoque se determinó la eficacia de la profilaxis antibiótica, su impacto en la prevención de ISQ. La adherencia se analizó por medio de medidas de tendencia central, y medidas y gráficas de frecuencia. El riesgo de adquirir ISQ se calculó en base a índice de disparidad (Odds Ratio). 33 Gráfico III. Rangos de días de estancia postoperatoria y casos ISQ Tabla III. Casos de ISQ en pacientes que necesitaban profilaxis antibiótica (PA) según Protocolo de Neurocirugía ISQ en pacientes con indicación de PA Total casos Recibió PA y desarrolló ISQ No recibió PA y desarrolló ISQ 7 2 % 11.11* 6.06** *Muestra de pacientes que recibieron PA (n = 63) **Muestra de pacientes que no recibieron PA (n = 33) Tabla IV. Administración de las dosis necesarias de PA y casos ISQ asociados Gráfico IV. Índice NNIS y casos ISQ Se administraron dosis necesarias Total pacientes % Sí admón.. dosis No admón. dosis ISQ en pacientes con administración de dosis necesarias ISQ en pacientes sin administración de dosis necesarias 58* 10* 84.06 14.49 5 8.62 4 40.00 Muestra (n=68) corresponde al total de pacientes que necesitaban PA según protocolo o criterios médicos Tabla V. Comienzo de la profilaxis antibiótica y casos ISQ asociados, Tabla II. Indicación de Profilaxis Antibiótica (PA) y casos de no adherencia asociados Indicación PA No necesitaba según protocolo o criterio clínico del médico Necesitaba Necesitaba y no se dio e ISQ No necesitaba y se dio e ISQ 34 Total Pacientes % 28 68 5 3 29.2 70.8 7.2 4.3 Comienzo de la profilaxis Total Pacientes % Incorrecto Correcto ISQ en comienzo incorrecto de PA ISQ en correcto de PA 54* 13* 80.6 19.4 3 5.6 4 30.8 La submuestra (n = 67) constituyó el total de pacientes que recibieron profilaxis antibiótica Gráfico V. Utilización de antibiótico postoperatorio (no terapéutico) y casos ISQ asociados Nota: por antibiótico postoperatorio no terapéutico se refirió a la administración de antibióticos que se esperaban extender la profilaxis antibiótica durante la recuperación del paciente y no se dieron como terapia pues aún no se ha presentado infección Tabla VI. Motivos de la no adherencia al Protocolo de Profilaxis Antibiótica de Neurocirugía Motivo de la no adherencia No indicación de PA No dosis inicial PA No alguna dosis de recuerdo PA Dosis de recuerdo innecesaria Dosis inicial incorrecta Dosis de recuerdo incorrecta Antibiótico incorrecto Comienzo incorrecto Alergia al antibiótico indicado Administración post profilaxis Total de casos Casos % 3 5 2.0 3.3 7 4.6 4 2 2.6 1.3 3 4 54 2.0 2.6 35.5 3 2.0 67 152 44.1 100.0 Nota: 71 pacientes afectados por una o más faltas de adherencia, sumando un total de 152 faltas de adherencia al protocolo de Profilaxis Antibiótica de Neurocirugía Tabla VII. Identificación de los posibles factores de riesgo asociados a ISQ, análisis univariante con pruebas de Ji cuadrado Factor Estudiado Valor P n Sexo Edad Urgencia de la Cirugía Días Estancia Preoperatoria Región Anatómica de la Cirugía Razón de la Cirugía Fallo en la técnica Más de un Procedimiento Realizado Días Estancia Postoperatoria (más de 3 días) Índice de Riesgo NNIS global* Se necesita y se da Se Administraron Dosis Necesarias Comienzo Correcto de la Profilaxis Antibiótico Post (no terapéutico) Adherencia Correcta (global) 0.36 0.92 0.27 0.65 0.88 0.49 0.15 96 96 96 96 96 96 96 0.16 96 0.00 0.04 0.07 96 96 69 0.01 0.01 0.05 0.53 69 67 96 96 Tabla VIII. Identificación de Índices de Riesgo NNIS asociados a ISQ, análisis univariante con ji cuadrado NNIS Índice de Riesgo NNIS mayor a 0 Índice de Riesgo NNIS mayor a 1 Índice de Riesgo NNIS mayor a 2 Valor P 0.32 0.01 0.04 n 96 96 96 Tabla IX. Índices de disparidad (Odds Ratio) de las variables identificadas como factores de riesgo por el análisis univariante Factor Estudiado Días Estancia Postoperatoria (más de 3 días) Índice de Riesgo NNIS global Se Administraron dosis necesarias Comienzo Correcto de la Profilaxis Antibiótico post (no terapéutico) Índice de Riesgo NNIS mayor a 1 Índice de Riesgo NNIS mayor a 2 Odds Ratio IC 95% n 6.78 1.66 - 27.72 96 2.37 1.12 - 5.01 96 0.14 0.03 - 0.68 69 0.01 1.44 - 39.59 67 0.31 0.09 - 1.11 96 5.01 1.34 - 18.78 96 6.07 0.89 - 41.31 96 35 Tabla X. Análisis multivariante de posibles factores de Riesgo NNIS asociados a ISQ, regresión logística Factor Sexo Edad Urgencia Estancia preoperatoria Cráneo y columna Trauma Fallo en técnica Estancia postoperatoria NNIS mayor a 1 Atb post no terapéutico Indicada PA Se dio PA Odds Ratio Std. Err.. Valor P 0.23 2.74 13.02 0.25 3.68 28.00 0.18 0.45 0.23 0.03 0.20 0.19 1.99 38.18 881.42 0.61 1.01 0.77 0.02 15.21 0.68 0.18 0.58 0.91 0.26 0.81 0.78 0.24 0.69 0.05 0.01 0.04 9.33 3.17 8.91 28.25 19.05 42.13 26.64 0.03 0.04 1.52 1.23 525.34 295.42 0.07 29.42 0.03 0.08 58.38 0.05 0.02 0.09 0.07 0.01 0.60 0.00 0.68 1438.58 1.24 I Ca 95% Tabla XI. Incidencia, %, y tasas de incidencia brutas de ISQ en pacientes intervenidos de octubre a diciembre de 2005 Categorías Incidencia global Incidencia en procedimientos de cráneo Incidencia en procedimientos de columna Incidencia en otros procedimientos Incidencia % 11 11.46 6 10.17 3 13.64 2 13.33 Tabla XII. Incidencia, %, y tasas de incidencia específicas de infección del sitio quirúrgico en pacientes intervenidos de octubre a diciembre de 2005 Tasas de Incidencia para ISQ Incidencia Incidencia global 11 Incidencia en pacientes que recibieron PA 7 Incidencia en pacientes con no adherencia al protocolo 9 Incidencia en pacientes que recibieron antibiótico post operatorio5 Incidencia en pacientes con comienzo incorrecto de PA 3 Incidencia en pacientes con ISQ incisional superficial 5 Incidencia en pacientes con ISQ incisional profunda 4 Incidencia en pacientes con ISQ de órgano o espacio 2 36 % 11.46 10.45 12.68 7.35 5.56 5.21 4.17 2.08 Tabla XIII. Incidencia, %, y tasas de incidencia específicas de ISQ en cirugías electivas en pacientes intervenidos de oct. a dic. de 2005 Cirugía Electiva Incidencia de ISQ en cirugías electivas Incidencia de ISQ cirugías electivas de cráneo Incidencia de ISQ en cirugías electivas de columna Incidencia % 3 6.12 1 5.00 1 7.69 Discusión de resultados 96 pacientes del total de intervenidos de octubre a diciembre de 2005 y que cumplieron con los criterios de inclusión del estudio fueron seguidos durante los 30 días posteriores al procedimiento realizado. De los mismos, 67 (69.8%) recibieron profilaxis antibiótica, 71 (74%) no cumplieron con el protocolo de profilaxis antibiótica de neurocirugía y 11 (11.46%) desarrollaron infección del sitio quirúrgico ISQ (gráfico I). Dado que al realizar una prueba de ji cuadrado sobre las variables Región Anatómica de la Cirugía y Razón de la cirugía se encontró que no existe una diferencia significativa entre la incidencia de ISQ en procedimientos que involucren cráneo, columna y otros (o trauma, tumor, vascular y funcional) no se trabajó el análisis de las demás variables estratificando la muestra en base a tales criterios. Por medio del análisis univariante se estudió la asociación entre los posibles factores de riesgo y el desarrollo de ISQ, identificándose gracias a la prueba de ji cuadrado (IC = 95%), los Días de estancia postoperatoria (mayor a 3 días), No Administración de alguna dosis necesaria (no administración de dosis inicial y/o alguna dosis de recuerdo), Comienzo incorrecto de la profilaxis (administración de la profilaxis antibiótica en un periodo diferente al recomendado que está comprendido 30 a 60 minutos antes de la cirugía, e Índice de Riesgo NNIS (mayor a 1) como predictores de desarrollo de ISQ en los pacientes hospitalizados; se identificó además la Administración de antibiótico postoperatorio (no terapéutico) como un factor protector contra desarrollo de ISQ (tabla VII). Para otras variables estudiadas como Se necesita y se da, Presentación de la cirugía, NNIS mayor a cero y Adherencia, e identificadas en otros estudios como factores de riesgo, la muestra no suministró evidencia de que estas variables influyeran en el desarrollo de ISQ; esto pudo deberse a que el número de casos de ISQ detectados fue pequeño; en particular para la submuestra en la que se estudió la variable Se necesita y se da (n=69, casos ISQ=9), cuyo efecto también pudo haber estado distorsionado por el efecto de la variable anteriormente mencionada: Administración de antibiótico postoperatorio no terapéutico (posible sesgo de confusión). Hay que recordar en el caso del índice de riesgo NNIS que uno de sus componentes resulta por demás subjetivo: la puntuación ASA realizada por el anestesista; ello aunado al hecho que mientras la tecnología y el conocimiento en la materia avanzan, los tiempos aceptables para determinado procedimiento quirúrgico varían constantemente, hace que el índice de riesgo NNIS deba ser validado para determinada población de pacientes. Ello puede justificar también la no significancia estadística del índice de riesgo NNIS mayor a 0 (cero), pero sí el mayor a 2 ó 3, para la muestra de pacientes estudiados (ver tabla VIII). Por otro lado, los índices de disparidad (odds ratio) calculados para las variables Comienzo correcto de la profilaxis e Índice de Riesgo NNIS (mayor a 1 y mayor a 2, no así el índice global), presentaron poca precisión debido a la amplitud de los intervalos de confianza asociados, lo cual implica que: a) el índice de disparidad muestral calculado está muy alejado del valor poblacional real, y que b) tal hecho apoya la observación que el tamaño de muestra debió ser más grande. Según los valores de índices de disparidad las variables Comienzo correcto de la profilaxis, Antibiótico postoperatorio no profiláctico y Se administraron todas las dosis necesarias, resultaron factores protectores contra ISQ, y las demás variables que resultaron significativas resultaron factores de riesgo para ISQ. Para el análisis multivariante se realizaron dos análisis de regresión logística: uno con la muestra total de 96 pacientes del estudio (mostrado en la tabla X) y otro para los pacientes que recibieron profilaxis antibiótica (submuestra de 67 pacientes). En ambos análisis se convirtieron las variables nominales en dicotómicas en base al criterio de mayor riesgo para los posibles valores de las variables estudiadas. El modelo de regresión logística, representado en la tabla X, que incluyó 12 variables, mostró concordancia en cuanto a las variables identificadas como factores de riesgo y factores protectores en el análisis univariante; los índices de disparidad presentaron al igual que en el análisis univariante poca precisión, presentando únicamente la variable Antibiótico postoperatorio no terapéutico un intervalo de confianza de una amplitud aceptable. Las variables Administración de las dosis necesarias y Comienzo correcto de la profilaxis, no fueron identificadas como factores estadísticamente significativos por ningún modelo de regresión logística. La variable Adherencia fue estudiada en otros modelos que no aparecen en ninguna de las tablas mostradas en la sección anterior, ya que como pruebas preliminares del modelo de regresión logística resultó significativa, sin embargo una discordancia en la definición conceptual de esta variable hizo que esta variable presentara en algunos modelos direcciones contrarias en cuanto a los efectos sobre el desarrollo de ISQ, esta situación será discutida y explicada a continuación. La definición conceptual de la variable adherencia incluyó tanto el comienzo correcto de la profilaxis, elección del antibiótico correcto, aplicar todas las dosis necesarias así como evitar la innecesaria aplicación de antibióticos postoperatorios no profilácticos: práctica tan común durante el estudio (administración en 67 ocasiones, 43% del total de casos de no adherencia), y que puede deducirse como innecesaria del protocolo de profilaxis antibiótica. Tal definición le dio a la variable un sentido especial y un tanto ambiguo para la evaluación como posible factor de riesgo, pues si bien se espera que una falta de adherencia favorezca el desarrollo de ISQ, en particular una falta de adherencia por uso de antibiótico postoperatorio no terapéutico podría convertirse en un factor de protección contra ISQ; por ello no se incluyó la variable adherencia en ninguno de los modelos de regresión logística. La tabla VI muestran un total de 152 casos de no adherencia sobre 71 pacientes afectados (según tabla I y gráfico correspondiente), es decir un promedio de 2.14 faltas de adherencia al protocolo por paciente afectado. La mayor causa de no adherencia fue el comienzo incorrecto de la profilaxis (factor del cual depende en gran medida el éxito de la PA, según la literatura consultada), seguido por la administración de antibiótico postoperatorio no terapéutico, y la no administración de alguna dosis de recuerdo. La no elección del antibiótico correcto o de la dosis correcta (cantidad) no constituyó un caso común de no adherencia (menos del 5% del total de los casos de no adherencia). 37 El diseño de este estudio planteó la comparación de pacientes que recibieron PA y desarrollaron ISQ contra los pacientes que recibieron PA y no desarrollaron ISQ. La poca cantidad de casos detectados debido a la baja incidencia de ISQ en pacientes neuroquirúrgicos y al tiempo de duración del estudio (90 días), no permitió que se evaluara la efectividad de la PA por lo que las conclusiones obtenidas en cuanto a la efectividad de la PA se extrajeron tanto de la muestra de pacientes que recibieron PA como de los que no recibieron: con un enfoque de riesgo se determinó como se mencionó anteriormente, que la profilaxis resultó efectiva (factor protector) cuando el comienzo fuese correcto y cuando se administraran todas las dosis necesarias al paciente; si se necesitó y no se dio la profilaxis, la variable correspondiente no resultó estadísticamente significativa pudiendo deberse al efecto del factor de confusión Antibiótico postoperatorio no terapéutico. Esta conducta de no adherencia podría repercutir a la larga en una no eficacia de la profilaxis antibiótica establecida por el protocolo, ya que el uso innecesario de antibióticos como uso no racional de antibióticos puede causar resistencia bacteriana o superinfección como se ha catalogado ampliamente: su efecto más evidente es una incidencia de ISQ no aceptable para el tipo de procedimientos realizados. La tabla XII, reafirma en forma empírica la influencia de una buena adherencia al protocolo sobre el desarrollo de ISQ según las tasas de incidencia para pacientes con no adherencia, comienzo incorrecto de PA y administración de antibiótico postoperatorio no terapéutico. · La incidencia global de ISQ en el servicio de Neurocirugía de octubre a noviembre de 2005 tuvo un valor de 11.46%, cifra que no se encuentra dentro de los valores aceptados para procedimientos neuroquirúrgicos (5-10%). Sin embargo, las tasas de incidencia específicas de ISQ para infecciones superficiales, profundas y de órgano o espacio, así como infecciones en procedimientos electivos de cráneo se encontraron dentro de los valores aceptables (0.3 a 8.2% para infecciones superficiales, 2.5 a 4.1% para infecciones profundas, y menor al 2.5% para infecciones de órgano o espacio y 1 a 5% en procedimientos electivos de cráneo). La incidencia de ISQ en procedimientos electivos de columna (7.69%) se encontró por arriba de los valores aceptables. Según la tabla XI, la tasa de incidencia global de ISQ en el servicio de Neurocirugía de octubre a noviembre de 2005 fue de 115 casos por mil (11.46%), cifra que no se encuentra dentro de los valores aceptados para procedimientos neuroquirúrgicos (5-10%, según Ronald, Bloormeds y otros). Sin embargo, si revisamos las tasas de incidencia específicas para ISQ en la tabla XII, los valores individuales para infecciones superficiales, profundas y de órgano o espacio se encuentran dentro de los valores aceptables (0.3 a 8.2% para infecciones superficiales, 2.5 a 4.1% para infecciones profundas, y menor al 2.5% para infecciones de órgano o espacio; según Korinek, Narotan y otros estudios); la tasa de ISQ para procedimientos electivos de cráneo se encontró en un valor aceptable, mientras que no se puede afirmar esto para las cirugías electivas de columna (valor por arriba de 5%) como se muestra en la tabla XIII. Tomando en cuenta el valor de incidencia en pacientes con PA, de 10.45%, podemos atribuir este valor y el valor de la incidencia global a un uso incorrecto de los antibióticos (mala adherencia), lo cual repercute en la efectividad de los mismos, como se planteó anteriormente. · Mediante el análisis univariante se identificaron las variables Días de estancia postoperatoria (mayor a 3 días), Índice de riesgo NNIS (mayor a 1), como factores de riesgo para desarrollo de ISQ de los pacientes hospitalizados en el servicio. Las variables Comienzo correcto de la profilaxis, Administración de antibiótico postoperatorio no terapéutico y Administración de las dosis necesarias, se identificaron en cambio como factores protectores contra ISQ. · El análisis multivariante de la muestra total de pacientes identificó por su parte todas las variables anteriores menos Comienzo correcto de la profilaxis y Administración de las dosis necesarias como variables estadísticamente significativas. · Otras variables reportadas en la literatura como factores de riesgo para desarrollo de ISQ no fueron identificadas en este estudio posiblemente debido a que el tamaño de muestra debía ser mayor; hecho que se apoya en la poca precisión de los índices de disparidad para las variables significativas y en la baja de incidencia de ISQ inherente a los procedimientos neuroquirúrgicos. 38 Conclusiones Recomendaciones · El índice de riesgo NNIS fue significativo a partir de la puntuación 1; esto pudo deberse al componente subjetivo que consiste en la asignación del índice ASA por medio del anestesiólogo a un paciente en particular. Otra posible razón radica en el desarrollo continuo de la tecnología y técnica operatoria que repercute en la variabilidad de los promedios de duración de las cirugías. · La variable Administración de antibiótico postoperatorio no terapéutico actuó como un factor de confusión, distorsionando posiblemente el efecto de otras variables, sobre todo aquellos posibles factores protectores contra ISQ. · En el 74% de los pacientes no se cumplió con el protocolo de profilaxis antibiótica de neurocirugía. La mayor causa de no adherencia fue el comienzo incorrecto de la profilaxis, seguido por la administración de antibiótico postoperatorio no terapéutico, y la no administración de alguna dosis de recuerdo. La no elección del antibiótico correcto o de la dosis correcta (cantidad) no constituyó un caso común de no adherencia (menos del 5% del total de los casos de no adherencia). · · · Con un enfoque de riesgo se determinó que la profilaxis resultó efectiva cuando el comienzo fue correcto y cuando se administraron todas las dosis necesarias al paciente; si se necesitó y no se dio la profilaxis, la variable correspondiente no resultó estadísticamente significativa pudiendo deberse al efecto del factor de confusión Antibiótico postoperatorio no terapéutico. No hubo una diferencia significativa en la distribución de infecciones del sitio quirúrgico por región anatómica involucrada o razón principal de la cirugía (trauma, tumor, vascular o funcional). Tomando en cuenta el valor de incidencia en pacientes con PA, de 10.45%, se atribuyó este valor y el valor de la incidencia global a un uso incorrecto de los antibióticos, que pudo verificarse en la administración de antibiótico postoperatorio no terapéutico en 69.8% de los pacientes (43% del total de casos de no adherencia), lo cual repercute en la efectividad de los mismos. · Dada la incidencia de infección del sitio quirúrgico inherente a procedimientos neuroquirúrgicos se debe trabajar con una muestra mayor a la utilizada en este estudio. · La vigilancia de infección del sitio quirúrgico como tal debería llevarse según las recomendaciones de redes internacionales de vigilancia epidemiológica que incluyen la participación de un comité que incluya por lo menos un cirujano experimentado, un cirujano residente, un especialista en microbiología, una enfermera graduada o especializada en infecciones nosocomiales, un miembro del comité de infecciones nosocomiales del hospital, un epidemiólogo y personal suficiente para la toma de datos. · La automatización de los procedimientos de análisis de datos es imprescindible para el ritmo que exige una buena vigilancia de infección del sitio quirúrgico. · La vigilancia de ISQ debe contar con la toma de muestras de microbiología para identificar los agentes etiológicos de mayor importancia y poder estudiar las posibles resistencias desarrolladas por los mismos a los antibióticos que se utilizan en la práctica diaria. Referencias Bibliográficas 1. Ponce de León: MANUAL DE INFECCIONES INTRAHOSPITALARIAS. Editorial Panamericana. México, 1996. 2. Ponce de León y Rangel Franco: MANUAL DE INFECCIONES NOSOCOMIALES. INNSZ. México, 1995. 3. Scottish Surveillance of Healthcare Associated Infection Programme: SURGICAL SITE INFECTION SURVEILLANCE PROTOCOL AND RESOURCE PACK. 3ª edición. Scottish Centre for Infection and Enviromental Health y NHS. Escocia, 2004. Consultado en dirección WEB: http:www.show.scot. nhs.uk/scieh/infectous/hai/SSHAIP/pdf/ssi_protocol/ protocol.pdf 39 4. Meza y Correa: HERIDAS QUIRÚRGICAS. En Revista Propuesta Quirúrgica. Número 1, Septiembre 1997. Manizales. Colombia, 1997. 5. Kerankova: ANTIBIOTICOTERAPIA PROFILÁCTICA PERIOPERATORIA. En Revista Acta Médica, vol 8, No. 1. La Habana, Cuba, 1998. Páginas 105-109. 6. León Toro: ANTIBIÓTICOS EN CIRUGÍA. En Revista Propuesta Quirúrgica. Número 1, Septiembre 1997. Manizales. Colombia, 1997. 7. Ponce de León, et al.: MANUAL DE PREVENCIÓN Y CONTROL DE INFECCIONES HOSPITALARIAS. OPS. México, 1996. 8. Lee Nichols: PREVENTING SURGICAL SITE INFECTIONS: A SURGEON'S PERSPECTIVE. En Emerging Infectious Diseases, Vol. 7, No. 2, Mar Apr 2001. CDC. USA, 2001. 9. Mangram, et al.: GUIDELINE FOR PREVENTION OF SURGICAL SITE INFECTION, 1999. En Infection Control and Hospital Epidemiology, Vol. 20 No. 4 April 1999. The Hospital Infection Control Practices Advisory Committee. USA, 1999. Páginas 247-278. 10. Scottish Surveillance of Healthcare Associated Infection Programme: SURGICAL SITE INFECTION SURVEILLANCE PROTOCOL FOR NEUROSURGERY. Scottish Centre for Infection and Enviromental Health y NHS. Escocia, s / f. Consultado en: http:www.show.scot. nhs.uk/scieh/infectous/hai/SSHAIP/pdf/neosurgery _protocol.pdf. Bratzler y Houck: PROPHYLAXIS FOR SURGERY: AN ADVISORY STATEMENT FROM THE NATIONAL SURGICAL INFECTION PREVENTION PROJECT. En Clinical Infectious Diseases, vol. 38. Infectious Diseases Society of America. USA, 2004. Páginas 1706-1715. 11. 40 12. Brox, Nancy: REDUCING SURGICAL SITE INFECTION THROUGH PROCESS IMPROVEMENT INITIATIVES. En Kansas Nurse , April 2004. Kansas State Nurses Association. USA, 2004. Consultado en sitio Web: http://www.findarticles.com/ p/articles/mi_ga3940/is_200404/ai_n9396775 13. Cisneros, et al.: PROFILAXIS CON ANTIMICROBIANOS EN CIRUGÍA. GEIH-SEIMC y PLANCIR. s/lp s/f. Consultado en febrero de 2005 y disponible en sitio Web: http://seimc.org/geih/doc2.htm. 14. Yomayusa Gonzáles, et al.: PROFILAXIS ANTIBIÓTICA EN CIRUGÍA. Guías de Práctica Clínica Basadas en la Evidencia. ISS y Asociación Colombiana de Facultades de Medicina ASCOFAME-. Colombia, s/f. 15. Gilbert, et al. (editores): THE SANFORD GUIDE TO ANTIMICROBIAL THERAPY 2004. 34ª edición. USA, 2004. 16. Ávila Lemus, Nytzia: EVALUACIÓN DEL USO E INDICACIÓN DE ANTIMICROBIANOS PROFILÁCTICOS EN LOS SERVICIOS DE CIRUGÍA DE ADULTOS DEL HOSPITAL GENERAL SAN JUAN DE DIOS. Tesis Licenciatura en Química Farmacéutica. Facultad de Ciencias Químicas y Farmacia, Universidad de San Carlos de Guatemala. QF886. Guatemala, 2004. 17. Sánchez, et al.: SEPSIS Y PROFILAXIS ANTIBIÓTICA EN NEUROCIRUGÍA ESTEREOTÁXICA. En revista Neurología Vol. 29 No. 11. s/e. La Habana, Cuba, 1999. Pág. 1020. 18. Veras Castillo, Oscar: ANTIBIÓTICOS PROFILÁCTICOS EN NEUROCIRUGÍA: DETERMINACIÓN DE LA INCIDENCIA DE INFECCIONES POSTERIORES AL PROCEDIMIENTO EUROQUIRÚRGICO EN PACIENTES TRATADOS CON ANTIBIÓTICOS PROFILÁCTICOS EN LA UNIDAD DE NEUROCIRUGÍA DEL HOSPITAL GENERAL SAN JUAN DE DIOS. Tesis Médico y Cirujano. Facultad de Ciencias Médicas, Universidad de San Carlos de Guatemala. Guatemala, 1987. 19. Sinbaldi, Carlos: PERTINENCIA DEL USO DE ANTIBIÓTICOS PROFILÁCTICOS EN PACIENTES DE CIRUGÍA GENERAL ELECTIVA DEL HOSPITAL GENERAL SAN JUAN DE DIOS. Tesis médico y Cirujano. Facultad de Ciencias Médicas, Universidad de San Carlos de Guatemala. Guatemala, 2002. 20. Comité de Control de Infecciones Nosocomiales del Hospital Roosevelt y el Departamento de Farmacia: EVALUACIÓN DE LA ADHERENCIA A PROTOCOLOS PROFILÁCTICOS EN LOS SERVICIOS CLÍNICOS DE LOS DEPARTAMENTOS DE CIRUGÍA, ORTOPEDIA Y MATERNIDAD DEL HOSPITAL ROOSEVELT. Estudiantes de EDC Hospitalario de la Facultad de Ciencias Químicas y Farmacia de la Universidad de San Carlos de Guatemala. Guatemala, 2003. 21. Regalado Pazos: ESTUDIO CLÍNICO SOBRE PROFILAXIS ANTIBIÓTICA EN EL SERVICIO DE CIRUGÍA C DEL DEPARTAMENTO DE ORTOPEDIA DEL HOSPITAL ROOSEVELT JULIO-SEPTIEMBRE DEL 2003. Tesis Licenciatura en Química Farmacéutica. Facultad de Ciencias Químicas y Farmacia, Universidad de San Carlos de Guatemala. QF878. Guatemala, 2004. 22. Comité de Control de Infecciones Nosocomiales del Hospital Roosevelt: NORMAS DE USO DE ANTIMICROBIANOS. Comité de Control de Infecciones Nosocomiales. Guatemala, 2001. 23. OPS: MANUAL SOBRE EL ENFOQUE DE RIESGO EN LA ATENCIÓN MATERNOINFANTIL. Organización Panamericana de la Salud. Estados Unidos, 1986. **************************************** 41 Impacto del Tratamiento Antirretroviral de Gran Actividad (TARGA) en el Estado Nutricional de Pacientes Pediátricos infectados por el Virus de Inmunodeficiencia Humana (VIH-1). Por: Licda. Andrea Marroquín Paiz RESUMEN La falta del crecimiento es una característica observada con frecuencia en los niños con infección por el virus de inmunodeficiencia humana tipo 1 (HIV-1). Este estudio realizará el análisis de laboratorios y antropométricos cuyo objetivo es evaluar el efecto de TARGA sobre la el estado nutricional actual y la tasa de crecimiento ponderal y la evolución virológica e inmunológica de los pacientes pediátricos infectados por el (HIV-1) de la clínica de Infecciosas del Hospital Roosevelt. Método: Estudioobservacional retrospectivo, 86 pacientes del periodo de septiembre de 2003 a abril del 2007. De los que se recopiló información parámetros antropométricos, carga viral y CD4. Resultados: 86 pacientes pediátricos infectados con el VIH-1, el promedio de edad fue de 4.13 ±2.91 años. Mas de la mitad los pacientes se encontraba en estadio B o C y con inmuno supresión severa. En el conteo de CD4 inicial tienen un promedio de 12.67% y a los 6 meses post TARGA este conteo subió un promedio de 18%, existiendo diferencia estadísticamente significativa (p de 0.001) al igual que para la carga viral (p 1.7E-08) No se encontró diferencia entre el estado nutricional inicial y las diferentes clasificaciones según CDC (p > 0.05) con un 95% de confianza. El inicio de TARGA produce un incremento significativo entre el puntaje z P/T inicial y el de los 6 y 12 meses post tratamiento (p <0.05), al igual que con el puntaje z IMC; no existe diferencia entre el puntaje z T/E (p 0.469). Conclusiones: Los niños que usan TARGA experimentan una continua ganancia acelerada de peso, independiente de la diferencia en la clasificación inicial según CDC; El control virológico y el aumento inmunológico que causa el TARGA contribuye al crecimiento y ganancia de peso sostenida. 42 ABSTRACT Objective: The failure to thrive is a characteristic frequently observed in children infected with HIV-1. The purpose of this study was to analyze the laboratory and anthropometric data whose objective is to evaluate the effect of HAART on the actual nutritional status, the pondered growth rate and the virologic and immunologic evolution in HIV positive patients at the Roosevelt Hospital Clinic for Infectious Diseases. Method: Retrospective observational study, 86 patients who were selected in the period of time between September 2003 and April 2007; collected information, included anthropometric evaluation, viral load and CD4 T cells counts. Results: 86 pediatric HIV positive patients whose average age was 4.13 ± 2.91 years; more than half was found to be in stage B or C and with a severe immunodeficiency; the initial CD4 T cell count was at an average 12.67% and after 6 months post-HAART the count rose to an average of 18% being statistically important (p=0.001) just like the viral load count. There was no significant interaction between initial nutritional status and the different classifications by CDC (p >0.05). There is although a significant augmentation between the z point, initial P/T and those taken 6 and 12 months post treatment, just as the z point for BMI. There is no statistically important difference for the z point T/E. Conclusions: Children using HAART experience a continuous weight gain which is independent from the initial CDC count. The virologic control and the immunologic raise caused by HAART contribute to the continuous catch up in growth and weight gain. I. INTRODUCCIÓN La falta del crecimiento es una característica observada con frecuencia en los niños con infección por el virus de inmunodeficiencia humana tipo 1 (HIV-1). La causa de esta depresión en el crecimiento ponderal y ganancia de peso es compleja; dentro de los principales factores involucrados está el limitado aporte calórico tanto por anorexia, lesiones oro faríngeas, como por factores socioeconómicos y culturales, un gasto energético en reposo aumentado y altas pérdidas. La carga viral que el niño presente en el momento de ser detectado esta íntimamente ligada con el deterioro del estado inmunológico y deterioro global del estado nutricional. También están involucrados trastornos en la función de la glándula tiroidea, del eje de somatomedina, alteración en el metabolismo de los lípidos. El crecimiento parece ser uno de los indicadores más sensibles de la progresión de la enfermedad en niños con síndrome de inmunodeficiencia adquirido (SIDA) (1,2). La información sobre el impacto de los antirretrovirales, en especial los Inhibidores de Proteasa sobre el crecimiento de niños es muy limitada; la mayoría de los mismos reportan datos a corto plazo de la ganancia de peso y no del crecimiento ponderable a largo plazo. (2). No existe suficiente información sobre el impacto de distintos esquemas, de inicio o de rescate sobre el desarrollo integral y calidad de vida de los niños viviendo con el virus del VIH-1(3). Tampoco se cuenta con patrones de crecimiento y desarrollo, ni el comportamiento comparado con la población no infectada con el virus del VIH-1 (3). Este estudio describe el análisis de los datosantropométricos cuyo objetivo fue evaluar el efecto de TARGA sobre el estado nutricional actual, la tasa de crecimiento ponderal y la evolución virológica e inmunológica de los pacientes pediátricos infectados por el (HIV-1) de la clínica de Infecciosas del Hospital Roosevelt. II. METODOLOGÍA A. Diseño del Estudio El estudio es de tipo observacional, retrospectivo. B. Población La población estudiada fueron los niños VIH positivo, activos con TARGA de la Clínica de Infecciosas de pediatría del Hospital Roosevelt. Durante el periodo de septiembre de 2003 a Agosto del 2007. C. Selección de Participantes i. Criterios de Inclusión Niños VIH positivo con uso de TARGA activos, con al menos dos mediciones de Carga Viral y de linfocitos T CD4 que acudan a la clínica de Infecciosas de pediatría del Hospital Roosevelt. Durante el periodo de estudio. ii. Criterios de exclusión Morbilidad no relacionada a la infección por el VIH como: algún evento que aumente su metabolismo basal (politraumatismo, cáncer no relacionado a VIH entre otros). D. Tratamientos efectuados, medidas a tomar y otros datos a colectar Evaluación Nutricional: Se recolectaron los datos del expediente clínico. Se tomó en cuenta la evaluación basal y por al menos dos mediciones posteriores (a los 6 y a los 12 meses) al uso de TARGA. Recolección de datos. La recolección de datos nutricionales y clínicos del paciente contempló los siguientes aspectos: · Medidas antropométricas: medidas de peso, talla según edad. · Laboratorios: Linfocitos T CD4 y Carga Viral (realizados en el mismo laboratorio y misma técnica). · Clasificación Clínica según Centro de Control y Prevención de enfermedades de Estados Unidos (CDC). E. Procesamiento de datos y análisis estadístico Los datos recopilados fueron digitados en una base de datos en el paquete estadístico Excel. Los datos fueron analizados por el programa MINITAB el cual permitió un mejor y rápido análisis de estos. · Variables: Carga viral, linfocitos T CD4, puntaje z para parámetros nutricionales y estado socio económico. Tamaño de muestra: 86 pacientes los cuales comprenden el cien por ciento de pacientes activos que cumplen con criterios de inclusión, de la Clínica de Infecciosas Pediatría del hospital Roosevelt. 43 Variables Peso Definiciones operativas Unidad de medición Talla IMC Es el índice del estado nutricional más ampliamente usado, es un indicador valioso para detectar la desnutrición protéico calórica, al sobrepeso y a la obesidad. Longitud corporal tomada por medio de tallimetro o infantómetro. Índice utilizado para la medición del estado nutricional. Puntaje z P/T Índice utilizado para determinar el estado nutricional actual. Puntaje z T/E Índice utilizado para determinar el estado nutricional pasado o crónico. Puntaje z IMC Índice utilizado para determinar el estado nutricional actual. Carga viral Procedimientos empleados para medir de un modo aproximado la cantidad del VIH-1 circulante que se encuentra en el plasma o la cuantificación del RNA vírico existente en una muestra. Linfocitos T CD4 Las células CD4 son un tipo de linfocito. Existen dos tipos principales de células CD4. Las células T-4 o CD4 y las células T-8 o CD8. Kg cm Es la relación de kilogramos entre la talla en metros del paciente al cuadrado. Estado nutricional normal de -1 a 1. Estado nutricional normal de -1 a 1. Estado nutricional normal de -1 a 1. Copias por mililitro Se especifica el número de células por milímetro 3 cúbico de sangre (mm ). Clasificación Inmunológica y Clínica según Centro de Control y Prevención de enfermedades de Estados Unidos (CDC) < 12 meses: 1- 5 años 6-12 años µl % µl % µl % 1 ³'1500 ³25 ³'1000 ³25 ³500 ³25 2 750-1499 15-24 500-999 15-24 200-499 15-24 3 <750 <15 <500 <15 <200 <15 Categorías Clínicas N: asintomática A o leve: infección primaria, con o sin linfoadenopatía generalizada persistente. B o moderada: se aplica a los pacientes que han presentado síntomas relacionados con la infección por el VIH pero que no se encuadren dentro de la categoría clínica C. C severo o SIDA se aplica a los pacientes que han presentado alguno de los cuadros incluidos en la · Estadística a aplicar: Índices que se obtienen como resultados de la relaciones de diferentes mediciones. Uso de medidas descriptivas de tendencia central y de dispersión. Uso de medidas analíticas como ANOVA para comparar dos o mas promedios, con un 95% de confianza (15). 44 III. RESULTADOS Pacientes Se tomaron los datos de 86 pacientes pediátricos infectados con el VIH-1, los cuales cumplieron con los criterios de inclusión del estudio. Las características generales de la población se muestran en la Tabla 1. El promedio de edad fue de 4.13 ±2.91 años. Al momento del diagnóstico más de la mitad los pacientes se encontraba en estadio B o C y con inmunosupresión severa. En el conteo de CD4 inicial tienen un promedio de 12.67% y a los 6 meses post TARGA este conteo subió a un promedio de 18%. Tabla 1. Datos generales de los pacientes a estudio (n=86) Promedio de edad en años (DE) 4.13 ±(2.91) Género (masculino/femenino), % 53.5/46.5 No se encontró diferencia entre el estado nutricional inicial y las diferentes clasificaciones según CDC (p > 0.05) con un 95% de confianza. Existe algún grado de deficiencia nutricional independiente de la Clasificación Clínica e Inmunológica según CDC. Cambios en puntaje z de indicadores del estado nutricional Utilizando la información de los 86 pacientes independientemente de la Carga viral y el conteo de CD4 inicial, se determinó el impacto del TARGA para los parámetros puntaje z para P/T, z para T/E y z para IMC. La figura 1 muestra como el inicio de TARGA produce un incremento significativo entre el puntaje z P/T inicial y el de los 6 y 12 meses post tratamiento (p <0.05); no existiendo diferencia entre las últimas dos mediciones de z P/T con un 95% de confianza. Clasificación según la CDC* · N 1/2/3 % 6/3/0 · A 1/2/3 % 5/9/4 · B 1/2/3 % 5/14/19 · C 1/2/3 % 2/12/22 Promedio de copias del RNA VIH/ml Figura 1 5.25 ±(5.16) en plasma inicial Log 10 (DE) Conteo de CD4 inicial, promedio (DE) 573.30 ± (570.1) · 12.7± (12.8) % Conteo de CD4 6m, promedio (DE) 754.66 ± (653.75) · 18 ± (17.23) % Esquema de inicio 95% Esquema de rescate 5% *Categoría Clínica e Inmunológica definida por el Centro de Control y Prevención de enfermedades de Estados Unidos Respuesta Virológica e Inmunológica Se encontró evidencia de que existe diferencia entre los promedios de al menos 6 puntos porcentuales en el conteo de CD4 inicial y el de los seis meses posteriores al uso de TARGA con un valor p de 0.001. La figura 2 muestra como se distribuye el puntaje z T/E desde el diagnóstico y los meses post uso del TARGA. En este índice no se encontró diferencia estadística que muestre que el uso de TARGA cambie significativamente el retardo severo en la talla durante el tiempo de seguimiento de los pacientes. Ésta mejora a través del tiempo pero no lo suficiente para producir cambio, valor p 0.469 con un 95% de confianza. Rechazando la hipótesis nula de igualdad el valor p 1.7E-08 (p <0.05) para la carga viral inicial y la de los 6 meses post TARGA. 45 Figura 2 evidencia de qué cantidad o porcentaje corresponde a masa magra o grasa. Algunos autores afirman que con el uso de inhibidores de proteasa aumenta la síntesis de masa muscular, aumentando así el puntaje z para P/T o para IMC (3). En este estudio no se tomó circunferencia media de brazo ni pliegues cutáneos los cuales determinan en porcentaje la ganancia en grasa subcutánea. Tampoco se utilizaron instrumentos como impedancia bioeléctrica ya que no existen constantes para la población pediátrica. En la figura 3 se muestra como se rechaza la hipótesis nula de igualdad entre el puntaje z del inicio y de los 6 y 12 meses con TARGA con un 95% de confianza (p 0.001). Figura 3 No se observó recuperación significativa en la talla durante el período de observación del estudio, esto puede deberse a que los niños al momento de diagnóstico ya tienen un retardo severo del crecimiento en los cuales no se puede lograr un crecimiento acelerado y recuperar la talla ideal correspondiente para la edad. A demás , y colaboradores describieron una alta incidencia de anormalidades en la función tiroidea subclínicas lo cual puede empeorar el problema del crecimiento ponderal (16). Verweel G, Rossum A y colaboradores describen hallazgos parecidos con respecto a la recuperación de la talla, ellos no observaron cambios significativos en el promedio de puntaje z para T/E, a pesar que el indicador del estado nutricional actual se recupera en los primeros 6 meses (2). IV. DISCUSIÓN Los resultados de este estudio indican que los niños infectados con el VIH-1 siguen una tendencia de recuperación nutricional con respecto a peso para la estatura, este aumento se debe a que en los pacientes la diarrea crónica disminuye hasta desaparecer eliminándose así las pérdidas en exceso. Además, aumenta el apetito logrando ingerir el requerimiento dietético diario por medio de la dieta y suplementos dietéticos calculados individualmente según estado nutricional y factores adicionales a la infección por VIH. Existe evidencia de ganancia de peso en pacientes adultos VIH-1 positivo, este incremento es a base de masa grasa, no se ha encontrado cambio y aumento significativo de la masa magra corporal. En pacientes pediátricos no existe aún 46 Resultados similares se han encontrado en otros cuatro estudios. Estos muestran la ganancia en el peso y la mejoría sin diferencias en el estado nutricional (17). Independiente de al Clasificación Clínica e Inmunológica, no se observó diferencias entre la recuperación del estado nutricional de la población pediátrica de niños infectados con el VIH-1 de la Clínica de Infecciosas del Hospital Roosevelt. Esto se debe a que al momento de inicio del TARGA también se controlan las infecciones oportunistas con el tratamiento indicado para cada una de ellas, logrando una evolución clínica adecuada. A pesar de que el 5% de la población presentaban cambio a segundo o tercer esquema por falta de adherencia, la evolución del estado nutricional fue satisfactoria en todos ya que primero se observa el fallo virológico, luego el inmunológico y por último el fallo clínico (10). Las limitaciones encontradas fueron discordancia entre la fecha de la Carga viral, conteo de CD4 y evaluación clínica. Y la falta de mediciones para determinar el porcentaje de cambio en masa muscular y grasa. Es necesaria la realización de más estudios en la población pediátrica infectada con el VIH-1 para poder completar la información y corroborar datos en poblaciones con características similares a la de la población Guatemalteca. 11. 12. Se puede concluir que los niños que usan TARGA experimentan una continua ganancia acelerada de peso, independiente de la diferencia en la clasificación inicial según CDC; El control virológico y el aumento inmunológico que causa el TARGA contribuye al crecimiento y ganancia de peso sostenida. 13. 14. VI. REFERENCIAS BIBLIOGRÁFICAS 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. Gatell J,M. Guía Practica del SIDA, Clínica, Diagnóstico y Tratamiento, Masson, Barcelona, 2005. Verweel G, Rossum A, Hartwig NG,. Treatment With Highly Active Antiretroviral Therapy in Human Immunodeficiency Virus Type 1-Infected Children Is Associated With a Sustained Effect on Growth. Pediatrics 2002;109: e25. Shills M. Modern Nutrition in Health and Disease, Lippincott Williams and Wilkins, Philadelphia 2006. , , , et al. Endocrine abnormalities and impaired growth in human immunodeficiency virus-infected children. 2007;26(1):53-60. , , , et al. Effect of antiretroviral triple combinations including the protease inhibitor nelfinavir in heavily pretreated children with HIV-1 infection. 2002;7 (7):330-4. Johnston S, Pita AM. Soporte dietetico nutricional en la infection por VIH-sida. En Gatell B et al Guia practica del SIDA 6 ed.: Masson, Barcelona 2001. Caar A, Samaras K, Chisholm DJ, et al. Patogénesis of HIV-1 proteasa inhibitor- associated peripheral lipodystrophy, hyperlipidemia and insulin resistance. Lancet 1998;352:1881-1883. Kotler DP, Rosenbaum Wang J, Pierson RN. Studies of body composition and fat distribution in HIV-1 infected and control subjects. JAIDS 1999;20:228-237. Grispoon S, Mulligan K. Weight loss and wasting remain common complications in individuals infected with Human Immunodeficiency Virus. Cli Infect Dis 2003;31:803-805. Hoffmann C, Rockstroh J, Kamps B. HIV Medicine 2006, Flying Publisher, Paris 2006. 15. 16. 17. American Dietetic Association HIV/AIDS. Medical Nutrition Therapy Protocol: Medical Nutrition Therapy across the Continuum of care. Chicago: American Dietetic Association, 1998: 1-16. d'Arminio Monforte A, Sabin CA, Phillips A, et al. The changing incidence of AIDS events in patients receiving highly active antiretroviral therapy. Arch Intern Med 2005;165:416-23. Quinteros, S. Técnicas para la toma de medidas antropométricas. 2a ed. Centro de atención nutricional, Medellín, 1999. Torresani, M y Somoza, M. Lineamientos para el cuidado nutricional. Editorial Eudeba Universitaria de Buenos Aires, Buenos Aires, 1999. Hernández B y HE, Velasco-Mondragón, Encuestas Transversales, Salud Pública de México, 2000; 42(5): 447-455. , , , y col., Disfunción tiroidea en niños tratados con TARGA, 2004 Mar;23(3):235-9. Guillén S, Ramos JT, Resino R, y col., Impacto con el uso de TARGA en el peso y la talla de niños infectados con VIH-1. Pediatr Infect Dis J. 2007, 26(4):334-338. 47 48 ESTADÍSTICAS 49 50 51 52 53 54 55 56 57 58 ESTADÍSTICA MENSUAL GINECOLOGÍA 59 60 61 62 CASOS CLÍNICOS 63 64 CASO No. 1 Por: Dr. Carlos Rodolfo Mejía Villatoro Jefe de Unidad de Enfermedades Infecciosas Hospital Roosevelt Historia La paciente de este caso, de 23 años de edad, es técnica de laboratorio y está en la semana decimosexta de embarazo. Consultó a un ginecólogo en una clínica privada, quien decidió referirla a una clínica especializada en enfermedades infecciosas porque el resultado de una prueba de VIH que le realizaron en un hospital privado, fue positivo. La paciente reveló que las pruebas de anticuerpos de VIH que ha corrido son: Determine (inmunocromatografica rápida), ELISA Combi (Roche) y una de 4ª. Generación de Abbott. Indicó asimismo, que no considera estar en situación de riesgo porque su única pareja sexual es su esposo, quien se efectuó la prueba de VIH en tres ocasiones distintas en tres laboratorios diferentes con resultado negativo. Manifestó no recordar haber tenido accidentes laborales con material punzo cortante ni sangre desde que trabaja en el laboratorio. La sugerencia clínica a las interrogantes es 1 Por definición de caso a nivel nacional, cuando dos pruebas de diferente principio arrojan resultados positivos, se diagnostica infección por VIH. Aún con este diagnóstico, si la paciente pertenece a un grupo de bajo riesgo de VIH y su pareja ha dado negativo a distintas pruebas, debe considerarse la posibilidad de que sea un falso positivo inducido por el embarazo, sobre lo cual se han publicado varias investigaciones. 2 Su historial clínico, además de su condición de bajo riesgo deben alertar al especialista a recomendar la realización de una prueba reconocida como confirmatoria, la prueba Western blot. La paciente de este caso, accedió a realizarse la prueba Western blot en el laboratorio de Enfermedades Infecciosas del Hospital Roosevelt cerca de 4 semanas después de las primeras pruebas, el resultado fue negativo. 3 Es recomendable que la paciente utilice preservativo en las relaciones sexuales hasta que se confirme la presencia o ausencia de infección por VIH, porque aunque ella refiera ser de bajo riesgo, por su profesión existe una baja posibilidad de infección adquirida en el trabajo por exposición percutánea a sangre o fluidos corporales potencialmente infecciosos, que ella no refirió en su historia. 4 Aunque hubiera sido preferible esperar los resultados del Western blot, la paciente decidió realizar el conteo de linfocitos CD4 y carga viral en un laboratorio privado con resultados de carga viral indetectable y conteo de Linfocitos CD4 de 765. Cuando el Western blot fue realizado en el Hospital Roosevelt, el resultado fue negativo. Usted considera que 1. ¿Estimaría que la paciente vive con VIH? SI NO 2. ¿Recomendaría una prueba de Western blot? SI NO 3. ¿Recomendaría a la paciente utilizar preservativo en las relaciones sexuales con su esposo? SI NO 4. Solicitaría al laboratorio conteo de linfocitos CD4 y carga viral? SI NO 5. ¿Recomendaría a la paciente el inicio del tratamiento con antiretrovirales? SI NO 65 5 Por ser un embarazo temprano se tomó la decisión de esperar los resultados de la prueba Western blot así como de carga viral y CD4 que le practicaron a la paciente en un laboratorio privado. Dos semanas más tarde, los resultados fueron negativos por lo que no se recomendó el tratamiento con antirretrovirales, a pesar de la presión familiar por administrarlos. Conclusión Este caso evidencia las consecuencias de realizar exámenes de laboratorio sin la adecuada orientación pre prueba, que resulta primordial para que el paciente tome las mejores decisiones con la orientación del personal de salud capacitado para el efecto. Las guías de diagnóstico tienen limitaciones, de manera que para casos complejos como el citado, se requiere de: gran acuciosidad clínica, conocimiento de las posibilidades, interpretación de los resultados de un paciente en el contexto de los riesgos individuales, conocimiento de la sensibilidad y especificidad y, valores predictivos positivos o negativos de las pruebas, así como su validación en las poblaciones estudiadas. · · · · · Referencias 1. Medical Management of HIV infection 2005-2006 and 2007 editions. J bartlet, J Gallart. Johns Hopkins. 2. HIV Medicine 2006 and 2007. Hoffmann, Rocksthoh, Kamps (Libro electrónico gratuito disponible en: www.hivmedicine.com) 3. Recomendación en: Protocolo Nacional para el Tratamiento Antirretroviral del VIH-SIDA.capítulo 3, página 38. Comisión de acceso a tratamiento, Programa Nacional de SIDA, Ministerio de Salud Pública y Asistencia Social, Guatemala, Junio 2002. 66 CASO No. 2 Por: Blanca Leticia García González Supervisora Clínica de Enfermedades Infecciosas Hospital Roosevelt Historia El paciente de este caso cuenta con 22 años de edad, de sexo masculino, quien convive con su pareja en unión libre. Llegó a la Clínica con una orden de laboratorio para prueba por VIH, proporcionada por un médico que diagnostica papilomatosis anal. Inicialmente, se le realizó una primera prueba rápida Determine, que resultó débilmente positiva. Posteriormente, se realizó una segunda prueba, ELISA, con resultado positivo. Ante los resultados obtenidos, tanto la paciente como su pareja manifestaron su molestia y solicitaron que no se informara a su familia de lo sucedido. Además, se rehusaron a viajar a la capital para dar inicio a la Atención Integral. En consecuencia, un equipo de la clínica fue enviado a El Petén para brindarles la atención requerida. Fue así como se logró que acudieran a la primera cita, la cual se aprovechó para extraerles muestras de laboratorio. Los resultados fueron los siguientes: CD4, 1,122 cel/µl; Carga Viral de 83 copias /µl. c. d. 4. Llama al paciente para entregarle los primeros resultados, que son: a. Presuntivos b. Diagnósticos 2. Enfatiza en esta orientación, lo siguiente: a. La conducta del paciente. b. Compasión por el posible diagnóstico. c. Los riesgos, explicar el resultado y procedimiento a seguir. d. Que el virus está en la sangre. 3. Analiza dar un resultados diagnóstico positivo, porque: a. Un resultado positivo es suficiente. b. Necesita dos resultados iguales del mismo principio inmunológico. Cuando el resultado de una tercer prueba es positivo, usted informa: a. Al paciente al momento de la confirmación. b. A la familia, sin el consentimiento del paciente. c. A la pareja, al momento de la confirmación. d. Al jefe del paciente, quien lo solicita, sin su consentimiento. La sugerencia clínica a las interrogantes es 1 Presuntivo; de acuerdo al algoritmo diagnóstico son necesarias dos pruebas positivas con diferente principio para confirmar un diagnóstico. El resultado positivo de una sola prueba significa que se presume la infección, pero es necesario realizar una segunda prueba con distinto principio inmunológico. 2 Toda persona merece respeto, no es ético juzgar la conducta de los pacientes. Evite compadecer al paciente, informe el resultado de manera directa, natural y firme. Utilice un lenguaje accesible. Explíquele que el resultado es presuntivo por habérsele realizado una sola prueba y que por lo tanto, no es un diagnóstico definitivo. Explíquele los riesgos y resalte la necesidad de realizar una segunda prueba ELISA. Converse acerca del procedimiento que se debe seguir. Evite afirmarle que el virus está en la sangre porque aun no cuenta con la información suficiente. 3 Un diagnóstico confirmatorio resulta de la obtención de dos resultados iguales con diferente principio inmunológico. Usted considera que 1. Necesita dos resultados iguales de diferente principio inmunológico. Dos resultados diferentes (de diferente principio inmunológico) son suficientes. 67 4 Cuando el resultado de una tercera prueba es positivo debe notificarse al paciente exclusivamente, él decidirá con quien compartir la información. Sin la autorización expresa del paciente, ninguna persona, incluyendo a la familia será informada de los resultados, para asegurar la confidencialidad. Sin embargo, si el paciente no lo informa a su pareja, diez días después del diagnóstico, el personal de salud capacitado, está autorizado a comunicárselo, como lo estipula la ley (Decreto 27-2000). Referencias 1. Asesoría y prueba Voluntaria del VIH. Publicación ONUSIDA, referencia BP017. 2. Asesoramiento y pruebas Voluntarias del VIH para jóvenes. Manual para prestadores de Servicio. Por Suzanne Fischer, Heidi Reynolds, Irina Yacobson, Bárbara Barnett, Jane Schueller. Family Health Internacional. 2006. 3. Manual de Orientación en VIH/SIDA. Ministerio de Salud Pública y Asistencia Social. Programa Nacional de SIDA. Unidad de Orientación en ITS/VIH/SIDA. Guatemala, 2005. 4. Decreto Ley 27-2000. Ley General para el Combate del Virus de Inmunodeficiencia Humana -VIH- Y del Síndrome de Inmunodeficiencia Adquirida SIDA- y de la Promoción, Protección y Defensa de los Derechos Humanos ante el VIH/SIDA. Junio de 2000. 68 69 70 Calzada Roosevelt, zona 11 Interior Hospital Roosevelt Teléfonos 2471-4728, 2471-0341, 2475-1138 Telefax 2445-4304 Correo electrónico: [email protected]