Bocio multinodular y difuso. Bocio
Anuncio

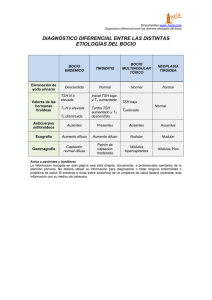
Adrita Jiménez. Bocio multinodular y difuso. Dra. Quirós Repaso de anatomía de tiroides La tiroides es una glándula que está en la cara anterior del cuello, corresponde a todo lo que se palpe por la horquilla supraesternal. Tienen dos lóbulos que tienen y un centro llamado itsmo. Muy importante recordar que en está en estrecha relación con las venas yugulares, son muy muy irrigadas por las as. Tiroideas superiores e inferiores y que al lado de la glándula corren los nervios laríngeos que son muy importantes al momento de quitar la tiroides para evitar producir disfonía o ronquera crónica. Está por delante de la tráquea, muy pegada a ella, esto es muy importante porque en tumor de tiroides, al momento de quitarlas pueden quedar células malignas o benignas pegadas a ellas. Cuando crece, puede crecer hacia arriba y dar problemas compresivos o hacia abajo y dar bocios con inclusión extra-toráxica e inclusive asentarse en el cayado aórtico. La glándula tiroides pesa en promedio 20g. Se localiza en el compartimiento anterior central del cuello, los lóbulos laterales se encuentran situados en un espacio comprendido entre la tráquea y la laringe medialmente, las dos vainas carótidas y los músculos esternocleidomastoideos lateralmente, cuando esta glándula crece puede comprimir estas estructuras y dar problemas. En sentido anterior se encuentra en relación con los músculos infrahiodeos, a través de los cuales se entra al compartimento visceral del cuello. En sentido posterior se encuentran las paratiroides dentro de la llamada cápsula quirúrgica (cápsula de tejido conectivo que rodea a la tiroides) los nervios laríngeos recurrentes, que en la parte baja se encuentran en el surco traqueoesofágico, pasan por debajo de la arterias tiroideas inferiores y luego ascienden para introducirse a la laringe a través de la membrana cricotiroidea. Bocio Definición: Es un crecimiento de la glándula tiroides a dos veces lo normal de su tamaño o longitud. No obstante, habitualmente se definen como bocio sólo al agrandamiento de la glándula producido por un aumento de producción de TSH, como consecuencia de un defecto de la secreción de hormonas tiroideas Patogénesis El bocio puede tener factores intrínsecos y extrínsecos, en los intrínsecos siempre pensar en aspectos de la producción de hormonas tiroideas; recordando la fisiopatología, necesitamos yodo para producir hormonas, por lo tanto la deficiencia de yodo puede ser una causa. También puede producir bocio alteraciones bioquímicas en el acoplamiento o almacenamiento de las hormonas. Se puede dar por estimulación de TSH, se ha sugerido que ciclos de hipersecreción de TSH por baja producción periférica es un factor esencial en la producción de nódulos. Página 1 de 13 Es importante recordar que la tiroides crece durante los embarazos y que dependiendo del número de embarazos, ese crecimiento y disminución de la glándula puede llevar a crecimiento o formación nodular. También puede haber procesos de fibrosis o tejido cicatrizal por hiperplasia y hemorragias y necrosis pueden producir nódulos. Se puede ver en la génesis del bocio: Tiroides con folículos normales con coloides. Bocio difuso en fase hiperplasia, con crecimiento celular. Bocio difuso en fase coloide, con mucho aumento del coloide. Bocio nodular: fase final, bocio con producción de nódulos, con muchos elementos, muchos tamaños, algunos necrosados, algunos fibrosados. Otras causas Enfermedades infiltrativas como sarcodosis y amiloidosis. Enfermedades granulomatosas, cualquiera. Acción extrínseca de sustancias tirotrópicas, por ejemplo pacientes con exceso de gonadotropina, que puede tener estímulo sobre la tiroides por sobre la producción de TSH y producir bocio. Anticuerpos estimulantes de tiroides están muy relacionados con hiperfunción y crecimiento de la glándula. Etiologías específicas (PREGUNTA DE EXAMEN). Bocio endémico: se refiere cuando la prevalencia en población de 6-12 años es más de un 10%. Ocurre por deficiencia de yodo, en general no tienen ninguna anormalidad, con solo corregir la deficiencia de yodo la glándula involuciona a su estado normal. Esto ocurría micho en Costa Rica en los años 50 porque no se yodaba la sal. Todavía hay ciertas zonas en Guanacaste en donde consumen sal no yodada que se da. Bocio esporádico: cuando la prevalencia en la población es menor al 10%. Puede reflejar las dos cosas, puede reflejar las dos cosas, puede ser alguien con bocio que no nació con el o que viene de una zona endémica o que tiene variantes en la ingesta de yodo o bociógenos en la dieta. Hay zonas endémicas de pacientes con bocio, nódulos y tumores, Cartago es una de ellas, donde la incidencia es muy alta y mucho de lo que se cree es que se riegan productos agrícolas con agua con contaminación volcánica y que pueden ser bociógenos. Bocio congénito: son pacientes que tienen trastornos genéticos en la morfogénesis tiroidea. Puede ser deficiencia intrauterina de yodo o por exposición a bociógenos que la madre esté consumiendo, por ejemplo: tratamiento para manejar hipertiroidismo. El exceso de yodo también puede producir bocio en 2 condiciones: Efecto de Wolff-Chaikoff: es cuando hay una inhibición transitoria en la producción hormonal por consecuencia de la oferta excesiva de yodo generando secreción defectuosa o disminuida, lo que por retroalimentación va a estimular el TSH y va a producir el crecimiento de la glándula tiroides. El exceso de yodo se puede dar por medicamentos, por ejemplo antes habían jarabes para la tos con yodo o sustancias para los niños para estimular el apetito con yodo entonces este era el mecanismo por el cual Página 2 de 13 los pacientes desarrollaban el bocio, era pacientes normales (basalmente normal) con producción normal, con ingesta normal de yodo, lo que pasa es que se la exceso de yodo. También hay algunos alimentos. Efecto Jod-baseow: son pacientes con hipertiroidismo subclínico latente y se le da yodo. La ingesta de yodo va a promover aumento de la tiroides y tirotoxicosis. También se da cuando se le da al paciente yodo radioactivo como tratamiento sea para cáncer o hipertiroidismo; la liberación de hormonas tiroideas almacenadas puede producir esto. Bociógenos Son sustancias que tienen la capacidad de bloquear tanto la absorción como la utilización del yodo, su uso es frecuente, sin embargo el consumirlos cocinados elimina el efecto dañino. Las hortalizas de la familia "Brassicaceae", que engloba crucíferas (col o repollo, coliflor, coles de Bruselas, brócoli), nabos, rábanos y mostaza contienen compuestos bociógenos (glucosinolatos, progoitrina), especialmente si se comen crudas, cocinadas no pasa nada y en general el rábano que se come crudo la gente no lo consume en grandes cantidades. Los glucosinolatos por degradación enzimática (la enzima se libera al machacar o masticar las verduras crudas) dan lugar a las rodanidas (tiocianatos), que inhiben la incorporación del yodo a la glándula tiroides. Medicamentos Hay muchos medicamentos que pueden producir bocio. Yodo: para hipertiroidismo o cáncer. Inhibe la liberación o síntesis de las hormonas tiroideas. Tioanmidas: PTU y metimazol se usan para hipertiroidismo, inhiben la yodisación de la tirosina y el acomplamiento, dejan de producir hormonas. Aminoglutetimida: se usa para pacientes con tumores suprarrenales y exceso de producción de cortisol, pero en la tiroides va inhibir la organificación del yodo. Litio: es terrible para los endocrinólogos porque los pacientes tratados con litio pueden cursar con hiper o hipotiroidismo, son difíciles de manejar y usualmente no se les puede quitar el litio entonces hay que manejar las dos condiciones a la vez. Amiodarona: la mayoría van a desencadenar patología tiroidea, hacen hipotiroidismo la mayoría. Inhibe la síntesis de las hormonas tiroideas. Fluoruro: en exceso exacerba la deficiencia de yodo y puede producir bocio. Recordar que se pueden tener causas a diferentes niveles, como por ejemplo en el proceso de organificación del yodo o en el acomplamiento de las hormonas tiroideas, esto puede llevar a un paciente a hacer hiperplasia nodular. Página 3 de 13 Clínica Desde el punto de vista clínico el bocio no produce sintomatología, generalmente es hasta que el médico les pregunta es que dicen que les “molesta” para todo. Usualmente los bocios dan sintomatología cuando son muy grandes o compresivos, en general es un hallazgo casual en el examen físico. Es muy importante al momento de hacer la historia clínica preguntar por: Antecedentes familiares de bocio: la herencia va a tener un papel importante: hay predisposición familiar. Excesiva ingesta de yodo de alguna manera, fármacos, etc. : importante saber el origen. Si están recibiendo en drogas antitiroideas Saber si viven en áreas con déficit de yodo: Cartago y Guanacaste. Áreas con presencia de bociógenos en la dieta: no solo si los consumen sino como los consumen. Si recibió irradiación de cuello en la niñez que puede producir lesión de la glándula. Si padecen enfermedades infiltrativas como sarcoidosis o amiloidosis. Examen físico Tamaño: se verá en la clasificación anatómica de los bocios. Consistencia: siempre pensar en que se les parece. o Un bocio difuso blando: como tocarse el lóbulo de la oreja o Un bocio difuso duro elástico: como la punta de la nariz. o Un bocio difuso o pétreo: como cualquier superficie ósea, generalmente como tocarse el codo. Movilidad: la glándula está adherida a la tráquea entones para ver si se mueve hay que decirle al paciente que trague. Dolor: si hay dolor puede significar que hay un proceso inflamatorio, un quiste hemorrágico, necrosis; generalmente en las tiroiditis subagudas el paciente presenta dolor con sólo colocar los dedos en la glándula, si no hay dolor puede ser patología maligna. Presencia o ausencia de nódulos: para saber si es difuso o nodular, a veces con sólo decirle al paciente que trague se ven los nódulos y otras veces sólo se palpan. Recordar que los nódulos menores a 1 cm no se palpan a menos que sean muy superficiales, que estén a flor de piel, muy en la cara anterior. Presencia de soplos: pueden haber soplos en el hipertiroidismo, en los estados hiperdinámicos o de hiperfunción tiroidea. Adenopatías cervicales: muy importante decir si hay o no hay, pensando no en patología benigna, si no en tumores. Hay cadenas ganglionares anterior, posterior, laterales que pueden estar inflamadas. Pero es más importante cuando se presentan en casos de paciente con carcinoma de tiroides y no son dolorosas, ya que podrían ser infiltrativas. Describir bien como se palpan. Semiología de la palpación de la tiroides: el examinador detrás del paciente, si el paciente es muy alto o el médico muy bajo, se sienta al paciente en una silla y el médico se coloca por detrás. Se comienza a palpar por encima de la horquilla esternal y ubicando los dedos de ambas manos, se palpa cada lóbulo de abajo hacia Página 4 de 13 arriba y despacio, para poder decir si hay aumento del tamaño. Primero se palpa un lóbulo y después el otro y por último se van a buscar adenopatías en las cadenas cervicales y a nivel supraclavicular. Recordar que sube y se mueve cuando se le dice al paciente que trague. Clasificación clínica del bocio Grado 1a: Tiroides no visible al extender el cuello, pero palpable, mayor que la falange proximal del pulgar. Grado 1b: Visible sólo al extender el cuello y es palpable. Grado 2: Visible con el cuello en posición normal estando el paciente al frente al explorador. Cuidado con los pacientes con sobrepeso porque pueden tener grasa en el cuello que puede aparentar un bocio. Grado 3: Visible a distancia. No hay duda que hay crecimiento de la glándula. Clasificación anatómica de los bocios Bocio difuso: sin nódulos Uninodular: solo 1 Multinodulares: Esta paciente por el tamaño nódulo nódulos puede ya tener disfonía. mayor a 2 *Todos son grado 3. Diagnóstico Lo más importante de todo es el examen físico y también la historia clínica. Siempre hacer examen físico completo porque recordar que la mayoría son hallazgos casuales. En la clínica también se pude hacer diagnóstico en la parte funcional, entonces se piden las pruebas de función tiroidea, que normalmente van a indicar si hay adecuada producción, exceso o deficiencia de hormonas tiroideas. Página 5 de 13 Pruebas de Función Tiroidea: Importante porque puede haber un crecimiento de tiroides y estar eutiroideo. Si se piensa que el paciente esta hipotiroideo se pide TSH. Si se piensa hipertiroidismo: pedir T4 y si hay posibilidad pedirT3, porque hay pacientes que pueden hacer hipertiroidismo selectivo por T3 y tener niveles de T4 normales. Pedir T3 en todos los pacientes está mal!! En un hipotiroideo no da elemento agregado y es un costo elevado extra. Clasificación funcional Bocio eutiroideo producción normal de hormona tiroidea Bocio hipertiroideo mayor producción Bocio hipotiroideo menor producción Inmunología: La principal causa de hipotiroidismo es por un proceso autoinmune, es por la elevación de los anticuerpos antimicrosomales. Entonces si se piensa que el paciente tiene bocio por hipofunción y tiene TSH elevado puedo pedir anticuerpos para ponerle apellido a la enfermedad. Si están presentes en cantidades significativas sugieren enfermedad autoinmune. Tiroglobulina sérica: Es muy importante, NO se pide en todos los pacientes. Recordar que sirve como proteína que sirve como pro-hormona para la producción de hormonas tiroideas, sirve para almacenar las hormonas a nivel intratiroideo. Se usa: Luego de tiroidectomía total o ablación con yodo. Para seguimiento de patologías, como cáncer de tiroides. Es útil como marcador de recurrencia local o metástasis. En pacientes con tiroidectomía total, la tiroglobulina debería ser indetectable por eso es que es útil como marcador de metástasis. Es más sensible si TSH está elevado. Se interfiere el resultado, es decir no tiene ningún valor, si hay anticuerpos antiTG (+), no importa que valores haya, puede estar falsamente negativa en pacientes con cáncer, por lo que deben medirse sus niveles. Siempre se miden juntos. Sus niveles están elevados en un tercio de los pacientes con bocio no tóxico. Ultrasonido Ahora es un problema porque ya no palpan al paciente sino que le mandan de un solo ultrasonido, a veces mandan referencias con lo que dice el ultrasonido, que el paciente tiene bocio, lo describen, pero al momento de palparlo no es así y al volverse a la clínica y preguntarle al paciente si tiene molestias, le dice que no. Página 6 de 13 En buenas manos es útil para: 1. Establecer el tamaño de las glándulas. 2. Saber si hay nódulos o no, recordar que hay unos pequeños y a veces los más malos no se palpan o porque están en la cara posterior. Normalmente se pueden ver nódulos mm de 2-4mm 3. Para diferencias superficies que son un poco irregulares, creemos que los pacientes tienen nódulos y no son. 4. Identificar lesiones. a. Si por ejemplo es mal definido y tiene calcificaciones adentro se piensa en maligno. Gammagrafía Cada vez se hace menos para diagnosticar bocio difuso, para eso se tiene el examen físico, el ultrasonido. QUE UN GAMMA NO DEMUESTRA UN NÓDULO, NO SIGNIFICA QUE EL PACIENTE NO LO TENGA Se utilizan radiotrazantes como el yodo 131 o el tecnecio 99 con más frecuencia. Útil para valorar la captación del medio de contraste y definir si las lesiones son sospechosas de tumor (nódulos fríos, no captaban o captaban poco) o de autonomía (nódulos calientes, con exceso o hipercaptación, son nódulos con producción de hormonas tiroideas). o Los nódulos fríos captan poco, los quistes no captan nada y los tumores tampoco. o Los calientes captan más, usualmente son normofuncionantes pero podrían ser autónomos con exceso de producción de hormonas. A esto se le agregan las pruebas de función tiroidea y ver la clínica y la condición del paciente. No pedir gamma si no lo saben interpretar. No se ven nódulos de menos de 1cm por lo que éstos no se deben mandar porque no se van a ver en el estudio. Biopsia Es lo mejor para diagnósticar las patologías que no se pueden hacer por clínica. Muy útil para ver la etiología de las lesiones, para saber si son quistes, adenomas o un carcinoma. Esofagograma Sirve para pacientes que no se les palpa un gran bocio, que el ultrasonido dice que no tiene pero que el paciente dice que no aguanta tragar. Útil para valorar compresión extrínseca de esófago por bocio, restricción de la luz y plantear cirugía. Para esto la tiroides debe estar muy grande. Página 7 de 13 En pacientes de cierta edad algunas veces ocurre patología cervical, con osteofitos creciendo hacia la parte anterior y eso es lo que comprime el esófago y puede producir disfagia, por lo que las radiografías laterales de cuello servirían para diferenciar. Tratamiento Objetivos: 1. 2. 3. 4. 5. Prevenir que crezca más. Anticipar estados de hipo o hiperfunción. Reducir el riesgo de cáncer. Reducir los síntomas locales. Reducir síntomas locales atribuibles al bocio. Se usa levotiroxina sódica cuyo objetivo es suprimir la secreción de TSH previniendo el crecimiento de la tiroides. Se usa sobretodo en pacientes que tienen bocio difuso grado 2, en bocios pequeños se les da seguimiento, no tiene sentido dar medicamento si no se ha visto evolución. Los bocios pequeños, de mediano tamaño, que se asocian sobreotodo a Tiroiditis de Hashimoto, aunque sea pequeño, pero tiene anticuerpos positivos y TSH elevado sí hay que darle tratamiento. Hace muchos años a los bocios multinodulares se les daba tratamiento supresivo para que no crecieran. Lo que han demostrado los estudios clínicos es que lo que se hace con esto es reducir el tejido tiroideo sano, entonces no tiene sentido darle terapia supresiva a los multinodulares de no ser porque además cursen con hipofunción. Nódulos Ocurren nódulos en alrededor de un 4-7% de la población general. Como todas las patologías endocrinológicas son más frecuentes en mujeres, en una proporción de 5:1 y se encuentran nódulos por ultrasonido en la población general entre un 19 y 67%, la mayoría no tienen repercusión clínica. Solamente un 5% de los nódulos que se van a ver por ultrasonido van a ser malignos. Clasificación I- TUMORES BENIGNOS Adenoma Folicular: Coloide Simple Células Hurtle Adenoma Papilar Teratoma Lipoma Quiste dermoides II- TUMORES MALIGNOS Papilar: (75%) son los más frecuentes. Folicular: (10%) más agresivos. Medular: (5-10%) más malignos, asociados a enfermedades hereditarias como Neoplasia Endocrina múltiple. Anaplásico: (5%), al año del diagnóstico no hay sobrevivientes. Otros (linfoma): 5%. Carcinoma Metastásico Sarcoma Página 8 de 13 También hay otras patologías produciendo nódulos, por ejemplo: Focos de tioiditis: son focos donde hay inflamación en la glándula. Quistes tiroideos: son muy frecuentes. Lóbulos muy grandes. Enfermedad granulomatosas. Lesiones no tiroides: adenopatías, aneurismas (JAMÁS biopsiar algo que pulse). Quistes tiroglosos: puede ir desde la base de la lengua hasta la tiroides. Adenomas paratiroideos: recordar que las paratiroides están muy pegadas por detrás. Laringocele. Diagnóstico. Historia clínica: es muy similar a la del bocio. Edad del paciente: importante edades extremas, menos de 20 años o más de 65 años. Radiación: edad en que ocurrió, tiempo de exposición, sitio de exposición, porque fue irradiado. AHF de tumores neuroendocrinos, glandulares y otros tumores neuroendocrinos como feocromocitoma, carcinomas medulares o hipercalcemia AHF de nódulos o bocio. Crecimiento rápido de un nódulo; nos puede hacer pensar 2 cosas: o que tiene un quiste y está acumulando líquido muy rápido o que tiene patología tumoral de rápido crecimiento. Si tiene disfagia o dificultad respiratoria hace pensar que tiene infiltración de los nervios laríngeos o de las cuerdas. Crecimiento del nódulo a pesar de que el paciente esté con tratamiento. SIGNOS DE ALARMA Sexo masculino, pero en general hay una premisa que dice TODO HOMBRE CON UN NÓDULO TIENE CÁNCER HASTA NO DEMOSTRAR LO CONTRARIO, porque en general son más comunes en mujeres pero más malignos en hombres, ¡referirlo! Edades extremas de la vida: <20 o >65 años. Nódulo de crecimiento rápido. Presencia de síntomas de invasión local: disfagia, dolor de cuello, disfonía, adenopatías. Historia de irradiación en cuello o cabeza. AHF (+) por carcinoma tiroideo o síndrome de Gardner (enfermedad rara, tienen con frecuencia Ca de tiroides papilar o folicular, cursan con osteoma, se diagnostican a la distancia porque está, llenos de pólipos en piel y cara. Características del nódulo: lesión dura, adherida a planos profundos andes y si son muy grandes, >4 cm. Página 9 de 13 Examen físico Al igual que se describe la tiroides también hay que describir los nódulos. Únicos o múltiples: si sólo palpe una pelotita o si fue un nódulo dentro de varios pelotas lo que me llamo la atención. Los multinodulares se palpan como una bolsa de bolinchas y generalmente son bilaterales. La localización: es muy importante, si están en la parte superior de los lóbulos, mediales, basales, en el istmo; describir si es algo muy localizado. Forma: redondos, ovalados. Consistencia: suaves (benignos), duroelásticos (son quistes coloides) o duros (hay que mandarlos a punzar, son cánceres hasta no demostrar lo contrario). Tamaño. Movilidad: fijos o adheridos a planos profundos (sugestivo de cáncer). Dolor: si son dolorosos (generalmente inflamatorio, quiste hemorrágico, aunque también con cáncer de tiroides podría hacer necrosis de tumor y tener dolor). Con o sin adenopatías. Recordar que los menores a 1 cm no se palpan a menos que estén muy superficiales en cara anterior. Laboratorio Calcitonina: en pacientes con familiares que tienen antecedente de carcinoma medular o una neoplasia endocrina múltiple, la calcitonina sirve para descartar un carcinoma medular. Está elevada en pacientes con carcinoma medular. Hormonas tiroideas T3, T4: Útiles para valorar los nódulos tóxicos. Y para saber si los nódulos son funcionantes o no. Tiroglobulina: Puede estar elevada en adenomas, tiroiditis o carcinomas. Para el seguimiento en pacientes que están operados por cáncer. Inmunología: Útil para definir etiología autoinmune. Gammagrafía Mide la cantidad de yodo captado por el nódulo. Tiene limitada utilidad diagnóstica; puede ser útil en BAAF indeterminadas. Si son nódulos: Frío: son hipocaptantes, sospechosos de tumor. Captación menor que el resto de la glándula. Son la mayoría (85%), sólo un 15% son malignos. Isocaptantes: Captación igual al resto de la glándula (10%). Pueden ser benignos o malignos. Caliente: Captación mayor que el resto de la glándula. La mayoría son benignos hiperfuncionantes. Generalmente no se punzan Recordar: Si se ve como como un “mordisco” es un nódulo hipocaptante o frío, hay que punzar. Nódulo caliente: borra prácticamente el resto de la glándula, hace pensar que puede tener una autonomía. Ahí las pruebas de función tiroidea son muy importantes. Página 10 de 13 Isocaptante: aunque se toque una masa grande, son idénticos al resto del tejido, no se visualizan con gammagrafía. Pueden ser benignos o malignos, hay que punzarlos. Multinodulares: alguno tienen un poco más de captación y otros menos, en general la mayoría son benignos. Ultrasonido Es el mejor método Diagnostico para nódulos tiroideos y de seguimiento después de pacientes con CA de tiroides. Tiene una sensibilidad de un 95%. Útil para: Detectar multinodularidad. Seguir tamaño de un nódulo, muy importante también la exploración física, si es la misma persona que le da el seguimiento, ver si ha crecido durante los años. Si no hay cambios también es importante. Diferenciar lesiones sólidas de hemorrágicas, algunas veces un paciente con una gran masa hizo necrosis y se desaparecio el nódulo. Guiar biopsias por aguja fina. Seguimiento de carcinomas operados, para ver lecho tiroideo y adenopatías. Vital para descartar enfermedad metastásica. Monitorear tiroides que se le ha dado tratamiento ablativo con yodo. 1. Nódulo benigno: redondo, bien delimitado, sin calcificaciones. 2. Nódulo maligno: mal definido, no es redondo, se ve diferente, puede estar infiltrando tejido alrededor, es sospechoso de tumor, hay que punzarlo. Página 11 de 13 Biopsias Importantes para decir si son o no son. Tienen una sensibilidad de un 68-95%. Especificidad puede ser hasta un 100%, según quién lo haga y la vea. Pude haber incidencia mayor de errores cuando el nódulo es muy grande, pueden punzar donde no haya tumor. Satisfactorias o diagnósticas o insatisfactorias (la biopsia no sirvió). Las diagnósticas pueden ser benignas (sin enfermedad tumoral), malignas o sospechosas (se mandan a operar, mejor no jugarse el chance). Criterios para hacer BAAF: Hipoecoicos: 1. Mayores o iguales a 10 mm. 2. Márgenes irregulares. 3. Manchas vasculares intranodales irregulares (hipervasacularidad central). 4. Microcalcificaciones: casi patognomónico. 5. Dimensiones más largo que ancho, hay que punzar. Tratamiento Si los nódulos son benignos y no funcionantes, se puede usar terapia supresiva con levotiroxina, teniendo en cuenta que solo un 10% van a resolverse completamente, entonces el 90% van a seguir con nódulo tiroideo. Solo un 30% se van a reducir a la mitad. O sea que el 70% no va a modificar ni el tamaño ni la función del nódulo. Por lo que algunos recomiendan no dar tratamiento y seguirlo con US. Si los nódulos son calientes (hipercaptantes) hay que complementar los estudios con otros tests (Test de Werner, TRH para TSH) para valorar si aparte de que son funcionantes. Si son autónomos y si son > 3 cm se tratan con cirugía o <3 cm se trata con yodo radiactivo. Si los nódulos son fríos con citología (+) por tumor, se realiza tiroidectomía total a todos (con seguimiento posterior por US para detectar recidiva o metástasis). Si los nódulos son quísticos usualmente se resuelven con la aspiración para la citología, pero si recidivan se operan usualmente; se les realiza nodulectomía, es una cirugía pequeña, ambulatoria. Se realiza ablación postoperatoria con radioyodo en pacientes de alto riesgo (metástasis, adenopatías, o recidiva del tumor). Página 12 de 13 Recordar: clasificación. Con este esquema se puede manejar un paciente con patología nodular donde quiera que estén. Página 13 de 13