Intoxicaciones por drogas de abuso. Opiáceos
Anuncio
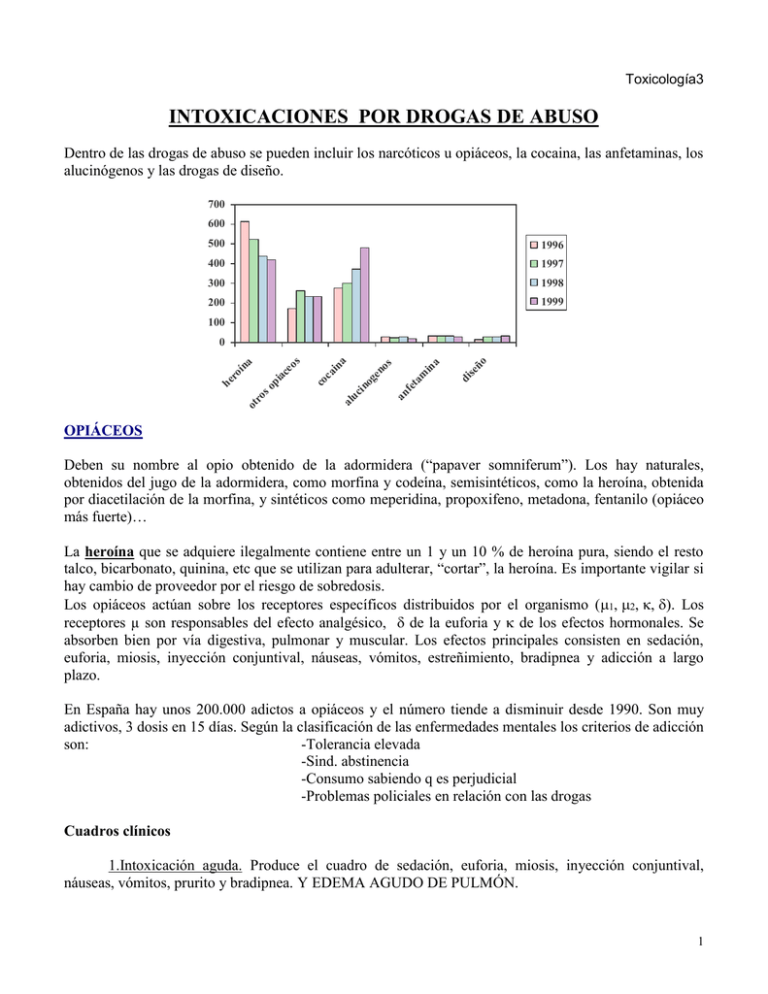
Toxicología3 INTOXICACIONES POR DROGAS DE ABUSO Dentro de las drogas de abuso se pueden incluir los narcóticos u opiáceos, la cocaina, las anfetaminas, los alucinógenos y las drogas de diseño. 700 600 500 1996 400 1997 300 1998 200 1999 100 di se ño in a an fe ta m en os ai na co c al uc in og ot ro s op he ro í ia ce o na s 0 OPIÁCEOS Deben su nombre al opio obtenido de la adormidera (“papaver somniferum”). Los hay naturales, obtenidos del jugo de la adormidera, como morfina y codeína, semisintéticos, como la heroína, obtenida por diacetilación de la morfina, y sintéticos como meperidina, propoxifeno, metadona, fentanilo (opiáceo más fuerte)… La heroína que se adquiere ilegalmente contiene entre un 1 y un 10 % de heroína pura, siendo el resto talco, bicarbonato, quinina, etc que se utilizan para adulterar, “cortar”, la heroína. Es importante vigilar si hay cambio de proveedor por el riesgo de sobredosis. Los opiáceos actúan sobre los receptores específicos distribuidos por el organismo (). Los receptores µ son responsables del efecto analgésico, de la euforia y de los efectos hormonales. Se absorben bien por vía digestiva, pulmonar y muscular. Los efectos principales consisten en sedación, euforia, miosis, inyección conjuntival, náuseas, vómitos, estreñimiento, bradipnea y adicción a largo plazo. En España hay unos 200.000 adictos a opiáceos y el número tiende a disminuir desde 1990. Son muy adictivos, 3 dosis en 15 días. Según la clasificación de las enfermedades mentales los criterios de adicción son: -Tolerancia elevada -Sind. abstinencia -Consumo sabiendo q es perjudicial -Problemas policiales en relación con las drogas Cuadros clínicos 1.Intoxicación aguda. Produce el cuadro de sedación, euforia, miosis, inyección conjuntival, náuseas, vómitos, prurito y bradipnea. Y EDEMA AGUDO DE PULMÓN. 1 2.Síndrome de abstinencia. Aparece en personas adictas, cuando disminuye suficientemente el nivel del opiáceo. Se caracteriza por la aparición de piloereción, lacrimeo, bostezos, rinorrea, congestión nasal, mialgias, midriasis, vómitos, calambres abdominales (son típicos los dolores lumbares) y diarrea, junto a irritabilidad, hiperactividad y confusión. Los síntomas aparecen a las 12-14 horas de ponerse la heroína, por lo que frecuentemente el adicto se despierta con síntomas. Con la metadona tarda 24-36 horas en aparecer. La máxima sintomatología aparece a los 36-72 horas y el cuadro dura 5-8 días El tratamiento es la disminución progresiva del opiáceo, cambiando a metadona que se da a dosis de 1025 mg cada 12 horas por vía oral y se disminuye un 10 % cada dia. Si no se quiere administrar opiáceos decrecientes se puede utilizar clonidina. 5 mcg/Kg (0´3 a 2 mg cuatro veces al día). Un tratamiento inespecífico consiste en utilizar tranquilizantes en pauta decreciente en 10-12 días (diacepam 25-50 mg/día, cloracepato dipotásico 50-75 mg/día) o neurolépticos (clorpromacina 50 mg/día, clotiapina 20-40 mg/día) y tratamiento sintomático de la diarrea, mialgias y vómitos. 3.Sobredosis. Es una auténtica urgencia médica (depresión de SNC + centro respiratorio). El enfermo está en coma, con pupilas puntiformes (más tarde aparece midriasis por la anoxia) e hipoventilación que puede llegar a parada respiratoria. El tratamiento consiste en reanimación respiratoria e intubación (vigilar cuando despierte, riesgo de q se arranque el tubo) y al mismo tiempo preparar para inyección de NALOXONA 0´01 mg/Kg, generalmente 0´4 mg que se pueden seguir de 0´2 si no hay respiración en 3-4 minutos. La vida media de la naloxona, que es un antagonista de los opiáceos es de 1 hora (Vm corta) por lo que deja de hacer efecto pasadas 2-3 horas. Por ello hay que observar al enfermo durante al menos ese tiempo para ver la evolución (riesgo de parada respiratoria) y la necesidad de más naloxona, que por otra parte tiene muy pocos efectos secundarios. Se pueden emplear vías: IV, IM, SC, intratraqueal e intralingual. También se puede emplea NALTREXONA. Si no mejora se trata de intoxicación mixta (BZD), añadir Flumacenil. Complicaciones de la adicción a opiáceos (por el opiáceo o por el adulterante) Las personas que se hacen adictos a opiáceos pertenecen a tres grupos : 1. Personas con dolor crónico, 2. Personal sanitario, con fácil acceso a la droga, 3. Personas que adquieren la droga ilegalmente, generalmente en un ambiente marginal. 4. Alteración de la personalidad q lleva a consumo de drogas (alcohol→marihuana→heroína) Las complicaciones son - Infecciones (por adulterante) - Pulmonares: Edema agudo de pulmón, no cardiogénico, de causa desconocida (idiosincrásico), aunque pueden influir las sustancias utilizadas para cortar la heroína. Hipertensión pulmonar angiotrombótica por embolizaciones repetidas de los adulterantes. - Hepatopatía crónica, diferente de la hepatitis crónica viral. El alcohol puede ser un factor importante, Asocia hepatopatía por VHC. - Hipomovilidad intestinal que conduce a estreñimiento crónico y niveles hidroaéreos en la Rx que dan lugar a una seudoobstruccción intestinal. - Neurológicas entre las que hay que incluir mononeuritis traumática y no traumática, polineuritis, tipo Guillain-Barré, hemorragia subaracnoidea, convulsiones o mielitis tranversa. - Musculares como son un síndrome compartimental o una rabdomiolisis. (si es muy grave puede terminar en I.Renal) 2 COCAINA La cocaina es un anestésico local y un estimulante que se obtiene de la planta de la coca (“Erythroxylon coca”, las hojas de coca tienen un 1% sólo de cocaína; se cultiva principalmente en Bolivia y Perú, y se exporta a Colombia, que es en donde se convierte en clorhidrato; el uso habitual es en polvo de cocaína “nieve”). Se absorbe bien por todas las membranas mucosas por lo que suele inhalarse o esnifarse. En forma de clorhidrato se puede esnifar o inyectar y cuando se hace extracción con eter se obtiene el crack (es clorhidrato de cocaína más amoníaco) que es estable y se puede fumar, exploxionando al quemarla (de ahí crack, hace un ruido como el de los chococrispis, pero un poco más fuerte). A veces se inyecta junto con la heroína (speed-ball) para disminuir el pico de excitación inicial. Patrones de consumo: recreativo, compulsivo y policonsumo. La vida media es 1 hora por lo que los efectos no duran más de unas tres horas. El mecanismo de acción es impidiendo la recaptación presináptica de aminas implicadas en la transmisión nerviosa, dando lugar a una hiperestimulación simpática. La euforia se debe a un bloqueo de la captación de dopamina que a la larga estaría depleccionada, conduciendo a depresión. Por otra parte tiene un efecto parecido a la quinidina con ensanchamiento del QRS y alargamiento del QT. En España el consumo va en aumento estimándose que hay 250.000 adictos, aumentando en torno a un 4% anual desde 1985. En torno a un 5% de la población ha consumido alguna vez cocaína. Ocupa el primer lugar en las urgencias hospitalarias por consumo. 2 % habituales entre 15 y 29 años. Los efectos consisten en una sensación de euforia y excitación, con aumento de la capacidad de ideación, imaginación, rendimiento laboral e hiperactividad motora y verbal (ligar). Puede haber un aumento transitorio de la excitación sexual. Por otra parte produce un aumento de la tensión arterial y de la frecuencia cardíaca y de la temperatura así como midriasis, temblor y diaforesis. La intoxicación aguda por cocaína tiene tres fases : 1. Estimulación temprana (euforia, psicosis, extrasistolias) 2. Estimulación tardía (convulsiones, disminución de conciencia, HTA. hipertermia, EAP, muerte) 3. Depresión (coma, muerte) Pueden aparecer múltiples complicaciones: Cardíacas: arritmias, miocarditis, miocardiopatías, angina, infarto agudo de miocardio, rotura y disección aórtica. La angina e infarto se debe a la vasoconstrición coronaria que es mayor en los que toman propanolol y en los fumadores. Solo en un 31% de los infartos hay alteración en la coronariografía. Nerviosas: convulsiones, infarto o hemorragia intracerebral, distonia. Se han descrito casos de ceguera por vasoespasmo de arteria central de la retina Pulmonares: neumonitis, bronquiolitis, hemorragias, edema agudo de pulmón por efecto tóxico de los adulterantes o por hipersensibilidad. Neumotórax, neumotrauma, neumomediastino, por la maniobra de Valsalva despues de esnifar. En embarazadas son posibles abortos y desprendimientos de placenta por vasoconstricción. Renales: la rabdomiolisis traumática o espontánea puede conducir a insuficiencia renal aguda, favorecida por la hipertermia. 3 El diagnóstico se puede hacer por la determinación de un metabolito, la benzoilecgonina (es un cocaetileno, está bien el nombre, aunque suene raro), que aparece en orina 48-72 después y a veces se puede detectar hasta 3 semanas más tarde en orina El tratamiento es sintomático y es una auténtica urgencia en los casos graves. En ellos hay que mantener permeable la vía aérea y hacer reanimación cardiopulmonar; si necesita, debe trasladarse a un hospital donde exista unidad de cuidados intensivos. Monitorizar T.Art y EKG. No hay antídoto y hay que tratar: Convulsiones con diacepan 0´5 mg/kg en infusión en 8 horas o 10-20 mg iv. Arritmias: propanolol 1 mg iv cada 2-3 minutos o bicarbonato sódico por el riesgo de utilizar betabloqueantes en una estimulación alfa. Hipertemia: enfriamiento. Valorar Dantronele sódico (fco utilizado en el sme hipertérmico mg; sólo actúa sobre la cascada del calcio, no sobre los efectos del SNA) como preventivo. Hipertensión: nitroprusiato. Menos labetalol (alfa y beta bloquenante). Tratamiento del infarto sin betabloqueantes. En los casos leves Lavado gástrico si hace menos de dos horas de la ingesta, carbón activado, tranquilizante: diacepam o cloracepato potásico. INTOXICACIÓN GRAVE Lavado gástrico, si < 2 horas; carbón activado RCP, si precisa Monitorización Hidratación Tratamiento sintomático Cuerpos rellenos (traficantes cogidos con las ”manos en la masa” que se tragan la mercancia): como los casos leves y vigilancia Paquete corporal (traficante con bolsas bien cerradas): Lavado intestinal con solución de polietilenglicol y vigilancia. Si aparecen síntomas, tratamiento sintomático mientras se prepara el quirófano (siempre se opera si aparecen síntomas). No se recomienda extracción endoscópica de las bolsas por el riesgo de rotura. ANFETAMINAS Son drogas simpaticométicas y estimulantes del SNC. Fueron muy utilizadas en los años 60 y 70, pero ahora han disminuido al prohibirse su comercialización como anorexígenos. Hoy están siendo sustituidas por las drogas de diseño. Ejercen su acción sobre los sistemas neurotransmisores por tres mecanismos: Liberación de aminas biógenas Inhibición de la recaptación presinaptica Acción directa estimuladora sobre los receptores catecolaminérgicos de la membrana neuronal, compiten con 5HT y NA. Se absorben por vía oral, alcanzando un máximo a las 2 horas. La vida media es de 6-12 horas y se aumenta en 7 horas por cada unidad que aumente el pH de la orina. 4 Son poderosos estimulantes del SNC, produciendo euforia, disminución de la sensación de cansancio y el sueño, aumentando la capacidad de trabajo atención. Pueden producir alucinaciones auditivas. Disminuyen el apetito. Tiene pocos efectos simpáticos que consisten en un moderado aumento de la frecuencia cardíaca y de la TA. Al cesar los efectos aparece un efecto rebote. Hay síndrome de abstinencia pero no reviste gravedad. COMPLICACIONES AGUDAS NEUROLÓGICAS: midriasis, piloerección, diaforesis, coreoatetosis, psicosis, coma, vasculitis y hemorragia cerebral CARDÍACAS: taquicardia, arritmias, cardiomiopatía, infarto de miocardio, colapso, PAN GASTROINTESTINALES: náuseas, vómitos, diarrea GENITOURINARIAS: retención urinaria HIPERPIREXIA, RABDOMIOLISIS, EAP, COAGULOPATÍA TRATAMIENTO (lo primero que se tratará es la agitación). INTOXICACIÓN LEVE: benzodiacepinas INTOXICACIÓN GRAVE: Lavado gástrico, carbón activado Diuresis ácida forzada (CLNH3 + manitol) Convulsiones: diacepam Psicosis: diacepam, haloperidol HTA: nitroprusiato Hipertermia: enfriamiento * De las anfetaminas derivan 2 drogas de diseño: metilENOdioxiANfetamina (MDA) y el 3,4 metilENdioxiMETANfetamina (MDMA: “éxtasis”). El éxtasis líquido gammahidroxibutirato. * En verano es importante hacer el dx diferencial con el golpe de calor, porque muchas veces se confunden. ALUCINÓGENOS se usan poco No efectos secundarios salvo riesgo de muerte por la alucinación. ALUCINACIÓN: experiencia sensorial que no existe fuera de la mente TIPOS: Fenciclina (PCP) Dietilamida del ácido lisérgico (LSD) Peyote y mezcalina Anfetaminas alucinógenas (feniletilamina) Anticolinérgicos (estramonio) Hongos mágicos (psilocibina, psilocina, ac. Iboténico) Nuez moscada Cannabis (marihuana, hashish) tetrahidrocannabinol ALUCINÓGENOS. TRATAMIENTO Monitorización, pulsioximetría RCP, si precisa 5 Carbón activado Hidratación Agitación leve :benzodiacepinas grave: sujeción mecánica, y loracepan o haloperidol Hipertermia: enfriamiento Hipertensión: nitroprusiato Arritmias: betabloqueantes Convulsiones : benzociacepinas DROGAS DE DISEÑO Metcatinona (efidrona). Jet, Mulka 3,4-metilenodioxianfetamina (MDA). Droga del amor 2,5 dimetoxianfetamina (DOB) 3,4-metilendioximetanfetamina (MDMA). Extasis, Adan 3,4- metilendioxietanfetamina (MDEA). Eva Metanfetamina callejera. Hielo, crank Al ser derivados de la anfetamina producen mismo efecto. Más marcado efecto excitatorio que efecto simpático, aunq no está libre de complicaciones cardíacas. NO dado en clase INTOXICACIONES SÍNDROMES FRECUENTES Síndrome anticolinérgico Síndrome simpaticomimético Síndrome colinérgico Intoxicación por depresores del SNC Síndrome extrapiramidal INTOXICACIONES SÍNDROME ANTICOLINÉRGICO MANIFESTACIONES: Delirio, midriasis, mioclonias, convulsiones Sequedad, enrojecimiento cutáneo Hipertermia Taquicardia, arritmias Retención urinaria, ausencia de ruidos intestinales CAUSAS FRECUENTES: Antihistamínicos, antiparkinsonianos, atropina, espasmolíticos, antipsicóticos, antidepresivos, relajantes musculares, Amanita muscaria 6 INTOXICACIONES SÍNDROME SIMPATICOMIMÉTICO MANIFESTACIONES: Alucinaciones, paranoia, midriasis, hiperreflexia, convulsiones HTA, arritmias Sudoración, piloereción, hipertermia Taquicardia, CAUSAS FRECUENTES: Cocaina, anfetaminas, anticongestivos nasales Cafeina, teofilina (no hay alucinaciones) INTOXICACIONES SÍNDROME COLINÉRGICO MANIFESTACIONES: Confusión, depresión del SNC, miosis, debilidad, fasciculaciones, convulsiones Salivación, lacrimeo, sudoración Vómitos, espasmos intestinales, incontinencia fecal y urinaria Bradicardia, taquicardia, edema pulmonar CAUSAS FRECUENTES: Insecticidas organofosforados y carbamados, fisostigmina, edrofonio, setas (Amanita faloides) INTOXICACION DEPRESORES DEL SNC MANIFESTACIONES: Coma, miosis, hiporreflexia, convulsiones hipotensión, edema pulmonar Hipotermia Disminución de ruidos intestinales Bradicardia, CAUSAS FRECUENTES: Narcóticos, barbitúricos, benzodiacepinas y otros sedantes, etanol, clonidina INTOXICACIONES SÍNDROME EXTRAPIRAMIDAL MANIFESTACIONES: Disfonia, disfagia, crisis oculogiras, rigidez, temblor, tortícolis, opistótonos, trismus, laringoespasmo (parkinsonismo) CAUSAS FRECUENTES: Tranquilizantes mayores, antipsicóticos 7

